Dor nas Pernas: o que pode ser, quando preocupar e quando consultar um cirurgião vascular
Dor nas pernas é uma das queixas mais frequentes que recebo no consultório de cirurgia vascular. Quase todo mundo já sentiu — aquela sensação de pernas pesadas ao fim do dia, o cansaço depois de horas em pé, a câimbra que acorda no meio da noite, ou a pontada que aparece ao caminhar alguns quarteirões. Na maioria das vezes, trata-se de algo transitório e benigno. Mas existe um grupo de situações em que a dor nas pernas é sinal de algo mais sério — e que precisa de investigação especializada com urgência.
Com mais de trinta anos atendendo pacientes com doenças vasculares das pernas, aprendi que a dor é uma linguagem sofisticada. Ela tem tipo, localização, horário, padrão de piora e melhora, gatilhos e contexto — e tudo isso junto conta uma história diagnóstica. O desafio — e o que este artigo se propõe a fazer — é ajudar você a entender essa linguagem: reconhecer os padrões, saber o que pode ser manejado em casa e, principalmente, identificar quando a dor nas pernas exige avaliação médica urgente.

Por que as pernas doem — as estruturas envolvidas e seus padrões
A dor nas pernas pode ter origem em praticamente qualquer estrutura anatômica da região: músculos, ossos, articulações, nervos periféricos, veias ou artérias. Cada uma dessas estruturas tem um padrão de dor característico que, quando bem avaliado, já direciona o diagnóstico de forma significativa antes mesmo de qualquer exame complementar.
No consultório, o primeiro passo é sempre a anamnese — a história clínica detalhada. Pergunto ao paciente: a dor é constante ou vai e vem? Acontece em repouso ou só ao movimentar? Melhora quando você eleva a perna ou piora? A dor acorda você de madrugada? Tem alguma relação com caminhada — após quanto tempo de caminhada ela aparece? Existe inchaço junto com a dor? Essas respostas, combinadas com o exame físico, frequentemente nos levam ao diagnóstico correto sem necessidade de exames caros ou invasivos.
| Estrutura afetada | Tipo de dor | Localização típica | Piora / Melhora |
|---|---|---|---|
| Veias (insuficiência venosa) | Peso, latejamento, pressão, câimbra noturna | Panturrilha, tornozelo, perna toda | Piora após longo tempo em pé; melhora elevando a perna |
| Artérias (doença arterial) | Câimbra intensa ao caminhar, queimação | Panturrilha, coxa, glúteo, pé | Piora ao caminhar; melhora com 2 a 5 minutos de repouso |
| Músculos | Tensão, dor pontual, endurecimento local | Local do músculo afetado | Piora ao contrair o músculo; melhora com repouso e calor |
| Nervos periféricos | Formigamento, queimação, choque elétrico, dormência | Trajeto do nervo — da lombar ao pé | Piora sentado ou deitado; melhora com movimentação |
| Ossos e articulações | Dor profunda, rigidez matinal | Articulação — joelho, tornozelo, quadril | Piora com carga e esforço; melhora com repouso |
| Inflamação ou infecção | Calor local, vermelhidão intensa, latejamento | Área inflamada — panturrilha, perna | Piora com qualquer toque; melhora com anti-inflamatório ou antibiótico |
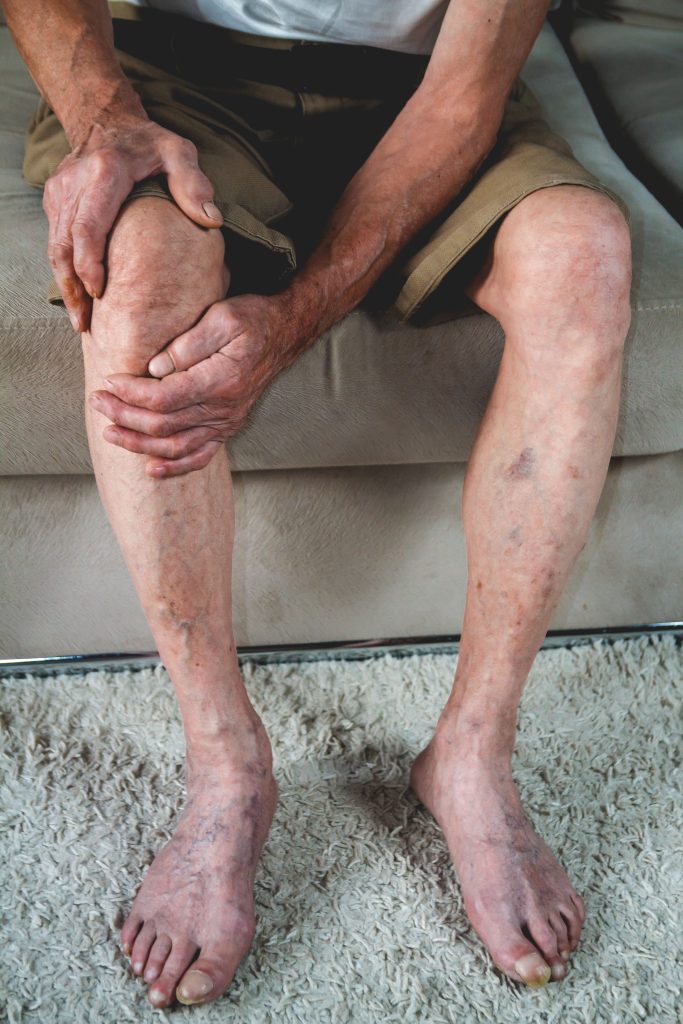
Insuficiência venosa crônica — a causa mais comum de dor nas pernas
A insuficiência venosa crônica é a causa mais prevalente de dor vascular nas pernas e afeta entre 20 e 30% da população adulta brasileira, com maior frequência em mulheres, em pessoas que trabalham longas horas em pé e em quem tem histórico familiar da doença. Acontece quando as válvulas das veias — pequenas estruturas que impedem o sangue de refluir para baixo — ficam incompetentes e não fecham adequadamente.
Quando essas válvulas falham, o sangue represado nas pernas aumenta a pressão dentro das veias, as paredes venosas se distendem, e o sistema começa a apresentar sintomas bem característicos: pernas pesadas ao final do dia, latejamento nas panturrilhas depois de horas em pé, câimbras noturnas, tornozelos inchados que melhoram após uma noite de sono deitado.
O que diferencia a dor venosa de outras causas é o comportamento postural claro: piora progressivamente quando a pessoa fica de pé ou sentada por longos períodos e melhora quando a perna é elevada acima do nível do coração. Essa relação com a postura é um marcador diagnóstico muito valioso.
Sintomas da insuficiência venosa crônica
- Sensação de pernas pesadas, cansadas e inchadas — especialmente ao final do dia de trabalho
- Latejamento ou pulsação nas panturrilhas após longos períodos em pé ou sentado
- Câimbras noturnas nas panturrilhas e pés que acordam o paciente
- Formigamento, calor ou sensação de queimação nas pernas
- Inchaço nos tornozelos e pés ao longo do dia — que regride após uma noite de repouso deitado
- Varizes visíveis — veias azuladas, tortuosas, principalmente nas panturrilhas e coxas
- Vasinhos (telangiectasias) — pequenas veias avermelhadas ou arroxeadas na superfície da pele
- Alterações de pele: manchas escuras (lipodermatoesclerose), eczema, ressecamento no tornozelo
Doença arterial periférica — dor que aparece ao caminhar
A doença arterial periférica (DAP) ocorre quando as artérias que conduzem sangue oxigenado para as pernas ficam progressivamente obstruídas pela aterosclerose — o mesmo processo que entope as coronárias e causa infarto. O sintoma clássico chama-se claudicação intermitente: o paciente caminha certa distância, sente dor intensa nas panturrilhas — como uma câimbra que aperta e queima — precisa parar para descansar, e a dor alivia em dois a cinco minutos. Esse ciclo se repete de forma previsível.
🚨 Sinais de emergência vascular arterial — procure pronto-socorro imediatamente
- Dor súbita e intensa na perna com palidez, frio extremo e ausência de pulso no pé — oclusão arterial aguda
- Perna ou pé azulado, frio, sem sensibilidade e sem movimentação — isquemia grave em evolução
- Escurecimento ou necrose (gangrena) nos dedos do pé ou no calcanhar
- Ferida no pé ou tornozelo que não cicatriza em duas semanas, especialmente em diabéticos
- Dor em repouso que piora ao elevar a perna e melhora ao pendê-la para baixo
Trombose venosa profunda — quando o coágulo é a emergência
A trombose venosa profunda (TVP) é a formação de um coágulo dentro de uma veia profunda da perna — geralmente na panturrilha ou na coxa. É uma emergência porque o coágulo pode se desprender, viajar pela corrente sanguínea e atingir as artérias dos pulmões, causando embolia pulmonar — que pode ser fatal em poucas horas.
O grande problema diagnóstico da TVP é a variabilidade dos sintomas. Alguns pacientes têm inchaço súbito e visível de toda a perna, dor intensa, vermelhidão e calor. Outros têm apenas uma leve sensação de pressão na panturrilha. E uma parcela dos casos não tem nenhum sintoma. O contexto clínico é fundamental: viagem longa recente, cirurgia, gravidez, anticoncepcional oral, histórico de trombose ou imobilização prolongada elevam muito a suspeita de TVP.
| Sinal ou sintoma | Frequência estimada | Observação clínica importante |
|---|---|---|
| Inchaço assimétrico (uma perna mais grossa) | 60 a 80% | Diferença maior que 2 cm no diâmetro da panturrilha é significativa |
| Dor à palpação da panturrilha | 50 a 75% | Sinal de Homans — sensível mas pouco específico isoladamente |
| Vermelhidão e calor local | 40 a 60% | Pode simular erisipela, celulite ou flebite superficial |
| Sensação de peso, pressão ou tensão interna | 40 a 60% | Inespecífico — frequentemente subestimado pelo paciente |
| Dilatação de veias superficiais da perna | 30 a 50% | As veias superficiais compensam o bloqueio do sistema profundo |
| TVP silenciosa (sem nenhum sintoma) | 10 a 20% | Descoberta incidentalmente em exames de outra indicação |
| Febre baixa entre 37,5 e 38,5 graus | 20 a 30% | Reação inflamatória sistêmica ao trombo formado |
Flebite superficial — a veia inflamada que aparece sob a pele
A tromboflebite superficial — ou simplesmente flebite — é a inflamação de uma veia do sistema venoso superficial, geralmente acompanhada de formação de coágulo dentro dela. O sinal mais característico é um cordão avermelhado, doloroso, quente e endurecido sob a pele, que segue o trajeto de uma veia — frequentemente uma variz preexistente. A flebite superficial isolada raramente causa complicações graves, mas deve ser avaliada por especialista porque em alguns casos o coágulo se estende até o sistema venoso profundo.
Câimbra muscular — muito comum, quase sempre benigna
A câimbra é uma contração muscular involuntária, súbita e muito dolorosa, que dura de alguns segundos a alguns minutos antes de se resolver espontaneamente. A panturrilha é o local mais frequente. As câimbras noturnas são particularmente frequentes em pessoas com insuficiência venosa, pois o acúmulo de sangue nas pernas altera o equilíbrio de eletrólitos no músculo. Outros fatores: desidratação, deficiência de magnésio e potássio, gravidez, diabetes, hipotireoidismo, uso de diuréticos e estatinas.
Neuropatia periférica — quando o nervo é o problema
A neuropatia periférica é a lesão dos nervos periféricos das pernas. A causa mais comum no Brasil é o diabetes mal controlado. A dor neurológica tem características distintas: queimação, formigamento, choque elétrico, agulhadas, dormência — geralmente começa nos pés e sobe em padrão “em meia”. A ciática — compressão do nervo ciático por hérnia de disco lombar — causa dor em choque elétrico que irradia da lombar até o pé e frequentemente é confundida com dor vascular.
Quando procurar um médico — o guia prático
✅ Situações em que é razoável aguardar e observar
- Dor muscular após exercício físico intenso, sem inchaço, vermelhidão ou comprometimento circulatório
- Câimbra noturna isolada que passa com alongamento em poucos minutos
- Pernas pesadas ao final de dia longo em pé, que melhoram claramente com a elevação das pernas
- Sintomas leves de insuficiência venosa já conhecida, sem mudança de padrão ou piora
🚨 Situações que exigem avaliação médica urgente — não espere mais de 24 a 48 horas
- Inchaço súbito de uma só perna com dor e vermelhidão — suspeita de trombose venosa profunda
- Dor ao caminhar que força você a parar e que melhora com repouso breve — claudicação arterial
- Perna ou pé frio, pálido, azulado ou sem sensibilidade — emergência vascular arterial
- Ferida ou úlcera na perna ou no pé que não cicatriza em duas semanas
- Dor nas pernas com falta de ar súbita — suspeita de embolia pulmonar — ligue 192
- Dor nas pernas após longa viagem de avião, ônibus ou imobilização recente
- Dor com febre — pode indicar erisipela ou flebite séptica
- Qualquer dor que piora progressivamente ao longo de dias ou semanas sem causa aparente
Como o cirurgião vascular investiga a dor nas pernas
Quando um paciente chega ao meu consultório com dor nas pernas, a investigação começa pela história clínica detalhada: tipo de dor, localização, horário, relação com postura e atividade física, fatores de piora e melhora, e os fatores de risco vasculares — tabagismo, diabetes, hipertensão, colesterol elevado, histórico familiar, cirurgias recentes, uso de anticoncepcionais.
O exame complementar mais importante é o ecodoppler vascular — um ultrassom especializado que avalia em tempo real o fluxo nas veias e artérias das pernas. Para o sistema venoso, identifica refluxo, trombos e incompetência valvular. Para o sistema arterial, detecta estenoses e oclusões. É não invasivo, sem radiação, e fornece informações hemodinâmicas precisas em uma única sessão de exame.
Tratamento: sempre dependente da causa
| Causa | Tratamento principal | Especialista |
|---|---|---|
| Insuficiência venosa / Varizes | Escleroterapia, laser endovenoso, radiofrequência, cirurgia, meia de compressão | Cirurgião vascular / Angiologista |
| Trombose venosa profunda | Anticoagulação — início imediato e urgente | Cirurgião vascular / Emergência |
| Doença arterial periférica | Angioplastia com stent, endarterectomia, cirurgia de bypass arterial | Cirurgião vascular |
| Flebite superficial | Anti-inflamatório, compressão, anticoagulante nos casos extensos | Cirurgião vascular / Angiologista |
| Câimbra muscular | Hidratação, magnésio, tratamento da causa subjacente | Clínico / Angiologista |
| Neuropatia periférica | Controle glicêmico, vitamina B12, gabapentina, pregabalina | Neurologista / Endocrinologista |
| Ciática / Hérnia de disco | Fisioterapia, infiltração, cirurgia nos casos selecionados | Ortopedista / Neurocirurgião |
| Síndrome das pernas inquietas | Higiene do sono, ferro, dopaminérgicos (pramipexol, ropinirol) | Neurologista |
Medidas que aliviam a dor venosa nas pernas em casa
- Eleve as pernas: deite de costas e posicione as pernas 15 a 30 graus acima do nível do coração usando travesseiros. Faça isso por 20 a 30 minutos, duas a três vezes ao dia — especialmente antes de dormir.
- Movimente os pés regularmente: flexão e extensão dos pés a cada 30 a 60 minutos quando estiver sentado ou parado. Esse exercício simples ativa a bomba muscular da panturrilha, responsável por 40 a 60% do retorno venoso.
- Hidrate-se adequadamente: pelo menos 35 ml de água por quilo de peso corporal por dia. A desidratação aumenta a viscosidade do sangue e piora a estase venosa.
- Evite o calor excessivo: banhos quentes prolongados, saunas e exposição solar intensa dilatam as veias superficiais e pioram os sintomas venosos. Finalize o banho com jato de água fria nas pernas.
- Caminhe diariamente: 30 minutos de caminhada ativa a musculatura da panturrilha e melhora o retorno venoso. A caminhada não piora as varizes — é um dos pilares do tratamento conservador.
- Use meias de compressão: se já tem diagnóstico de insuficiência venosa, use as meias de compressão graduada especialmente em dias de muito tempo em pé, viagens e situações de imobilidade prolongada.
Perguntas frequentes sobre dor nas pernas
Dor nas pernas pode ser sinal de problema no coração?
Sim, de forma indireta e importante. A doença arterial periférica que causa claudicação nas pernas é provocada pela aterosclerose — o mesmo processo que obstrói as artérias coronárias e causa infarto. Quem tem doença arterial periférica tem risco aumentado de infarto e AVC, e o diagnóstico de claudicação deve sempre disparar uma investigação cardiovascular completa com o cirurgião vascular.
Exercício físico ajuda ou piora as varizes?
Ajuda. A caminhada, o ciclismo e a natação ativam a bomba muscular da panturrilha e melhoram significativamente o retorno venoso. Ao contrário do que muitos pacientes acreditam, a caminhada não piora as varizes — é um dos pilares do tratamento conservador da insuficiência venosa. O ideal é individualizar a prática com base no grau de insuficiência venosa avaliado pelo ecodoppler vascular.
Por que a dor nas pernas piora no verão?
O calor provoca vasodilatação das veias superficiais. O sangue se acumula em maior volume nas extremidades, a pressão venosa aumenta, e os sintomas da insuficiência venosa — peso, inchaço, câimbras — se intensificam. No inverno, o frio causa vasoconstrição venosa e muitos pacientes relatam melhora dos sintomas. Para quem tem doença arterial, o inverso pode acontecer: o frio provoca vasoconstrição arterial e pode piorar a claudicação.
Dor nas pernas na gravidez é normal?
Câimbras noturnas são muito comuns na gravidez, especialmente no segundo e terceiro trimestres. A insuficiência venosa também tende a piorar porque o útero comprime as veias ilíacas. Porém, qualquer dor nas pernas com inchaço assimétrico, vermelhidão ou surgimento súbito durante a gravidez deve ser investigada com urgência — a gravidez é um fator de risco importante para trombose venosa profunda.
Quanto tempo posso esperar para consultar um médico?
Se houver inchaço súbito de uma perna, pé frio ou pálido, ferida que não fecha ou dor ao caminhar que piora progressivamente: avalie nas próximas 24 horas com um cirurgião vascular. Se os sintomas são pernas pesadas crônicas, câimbras ocasionais ou varizes conhecidas sem mudança de padrão: agende consulta eletiva. A regra prática: qualquer mudança de padrão — dor mais frequente, mais intensa, aparecendo em novas situações — é motivo para antecipar a consulta.
O que é claudicação intermitente?
Claudicação intermitente é a dor nas pernas — geralmente em câimbra intensa — que aparece após caminhar certa distância e passa com dois a cinco minutos de repouso. É o sintoma clássico da doença arterial periférica, causada pelo estreitamento das artérias das pernas pela aterosclerose. O raio de claudicação vai diminuindo conforme a doença avança. É um sinal importante que exige avaliação com cirurgião vascular.
Dor na panturrilha pode ser trombose?
Sim. A trombose venosa profunda (TVP) frequentemente se manifesta como dor ou sensação de pressão na panturrilha, especialmente quando acompanhada de inchaço de uma só perna, calor ou vermelhidão local. Como a TVP pode causar embolia pulmonar — uma emergência grave — qualquer suspeita deve ser investigada com ecodoppler venoso com urgência. Não tente diagnosticar sozinho: procure avaliação médica.
Meia de compressão serve para qualquer dor nas pernas?
Não. A meia de compressão é indicada especificamente para a insuficiência venosa — varizes, inchaço venoso, pernas pesadas, prevenção de trombose em viagens longas. Para dor arterial, a meia de compressão é contraindicada, pois pode reduzir ainda mais o fluxo sanguíneo nas artérias. Por isso, o uso deve ser sempre orientado por um médico após avaliação vascular completa.
🦵 Agende sua avaliação com o Dr. Luís Dotta — O Doutor Varizes de São Paulo
Cirurgião vascular e angiologista com mais de 30 anos de experiência e mais de 20.000 pacientes atendidos. Especialista em varizes, trombose, insuficiência venosa, inchaço e dor nas pernas.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
