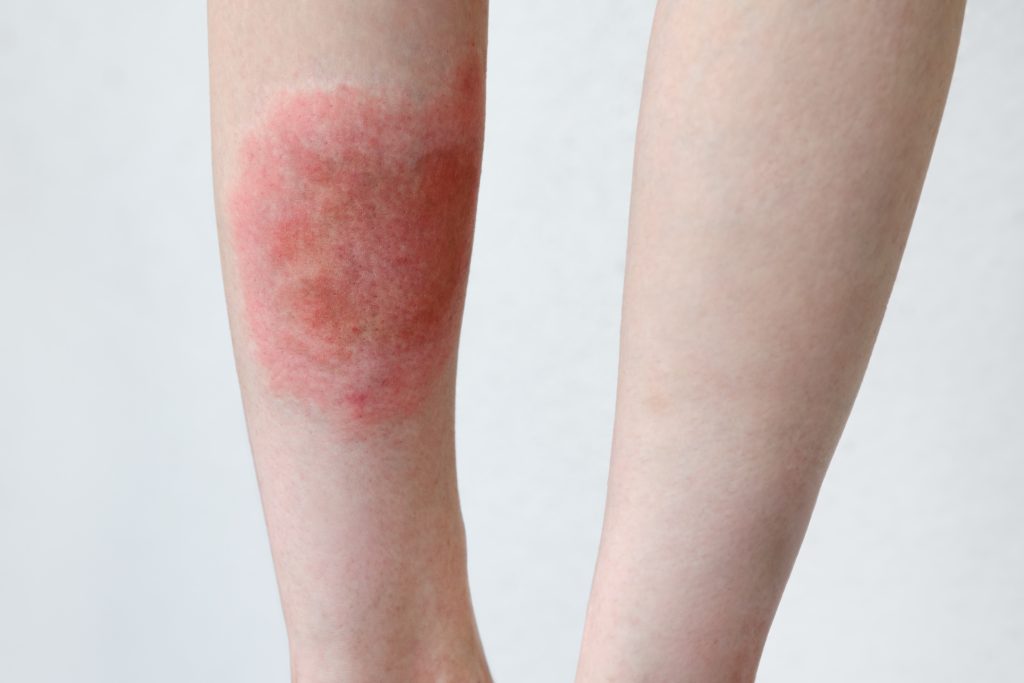
Imagine acordar com uma dor diferente na perna — não é a dor difusa de ter dormido em posição errada, nem a dor muscular depois de um dia longo de trabalho. É uma dor localizada, que segue um trajeto específico ao longo da perna, com a pele avermelhada e quente por cima, e uma espécie de cordão endurecido que você consegue sentir ao tocar. Esse é o quadro clássico da flebite — e é uma das situações que mais assusta meus pacientes quando aparece pela primeira vez.
A flebite — mais precisamente chamada de tromboflebite superficial quando há formação de coágulo — é a inflamação de uma veia superficial, geralmente associada à trombose localizada dentro dela. É uma condição que vejo com regularidade no consultório, especialmente em pacientes que já têm varizes ou que foram submetidos a procedimentos com acesso venoso. E, apesar de ser frequentemente tratada como algo menor, existem situações em que a flebite precisa de atenção médica cuidadosa — porque pode evoluir para complicações mais sérias.
Com mais de trinta anos de consultório e mais de vinte mil pacientes atendidos em São Paulo, conheço bem esse quadro — e sei o quanto ele pode causar ansiedade quando aparece sem aviso. Neste artigo, vou explicar tudo sobre flebite de forma completa e acessível: o que é, por que acontece, como reconhecer, quando há risco real de complicação e quais são os tratamentos disponíveis. Porque entender o que está acontecendo no seu corpo é o primeiro passo para cuidar bem dele.
O que é flebite — definição clínica precisa
O termo flebite vem do grego phlebos (veia) + itis (inflamação) — é literalmente a inflamação da parede de uma veia. Na prática clínica, a flebite raramente ocorre sem a presença simultânea de um trombo dentro da veia inflamada — por isso o termo mais preciso e completo é tromboflebite superficial (TFS).
A distinção fundamental entre flebite superficial e trombose venosa profunda (TVP) é essencial para entender por que uma é mais grave que a outra:
| Característica | Tromboflebite Superficial (Flebite) | Trombose Venosa Profunda (TVP) |
|---|---|---|
| Localização da veia | Veias superficiais, visíveis sob a pele | Veias profundas, dentro dos músculos |
| Sinais clínicos na pele | Cordão endurecido, vermelhidão e calor claramente visíveis e palpáveis | Geralmente sem sinais cutâneos diretos — apenas inchaço difuso da perna |
| Dor | Localizada, intensa, em queimação ao longo do trajeto venoso | Frequentemente leve ou ausente — até 20% dos casos são assintomáticos |
| Risco principal | Extensão para o sistema profundo (TVP) quando próxima às junções venosas | Embolia pulmonar — fragmento de trombo que atinge os pulmões |
| Diagnóstico | Frequentemente clínico; doppler confirma extensão | Sempre exige doppler venoso para confirmação |
| Tratamento padrão | Anti-inflamatórios + compressão; anticoagulação em casos selecionados | Anticoagulação sistêmica obrigatória e prolongada |
Dito isso, a flebite não é uma condição para ignorar. Existe uma regra que uso na prática clínica: qualquer tromboflebite superficial que esteja a menos de 3 centímetros da junção safenofemoral — onde a veia safena magna desemboca na veia femoral comum, na virilha — tem alto risco de extensão para o sistema venoso profundo. Nesses casos, a conduta se aproxima da TVP, com anticoagulação sistêmica e seguimento rigoroso com doppler.
Tipos de flebite — uma classificação prática
Tromboflebite superficial espontânea em varizes
É o tipo mais comum que atendo no consultório. Ocorre espontaneamente — sem punção ou lesão prévia — dentro de uma variz preexistente. A parede da variz, já enfraquecida e com fluxo lento pela insuficiência venosa crônica, cria as condições ideais para a formação de um trombo local: estase do sangue, alterações inflamatórias crônicas da parede venosa e, muitas vezes, algum gatilho precipitante como imobilidade prolongada, calor intenso, desidratação ou viagem longa.
Esse tipo de flebite é frequentemente recorrente — o paciente que teve um episódio em uma variz tende a ter novos episódios, especialmente se não tratar as varizes de base. Cada episódio de flebite em uma variz deixa cicatriz fibrótica no interior do vaso, contribuindo para a progressão da insuficiência venosa e aumentando o risco de episódios futuros em outros segmentos.
Flebite por punção venosa e cateter
A segunda causa mais frequente é a flebite relacionada a acesso venoso — seja a punção para coleta de sangue, para administração de medicamentos no pronto-socorro, ou especialmente o uso prolongado de cateter venoso periférico durante internação hospitalar. Estima-se que 25 a 35% dos pacientes internados com cateter periférico desenvolvem algum grau de flebite — sendo a maioria de resolução espontânea após a retirada do cateter.
Os mecanismos envolvidos são três: trauma mecânico da agulha e do cateter na parede interna da veia, irritação química pelos medicamentos infundidos — especialmente os de alta osmolaridade ou pH extremo, como potássio, vancomicina, amiodarona e quimioterápicos — e colonização bacteriana do cateter. A Sociedade Brasileira de Enfermagem em Terapia Intensiva recomenda a troca do cateter periférico a cada 72 a 96 horas como medida preventiva padrão.
Tromboflebite séptica ou supurativa
Uma forma grave e menos comum de flebite é a tromboflebite séptica — quando bactérias colonizam o trombo dentro da veia, formando um foco infeccioso intravascular. Pode ocorrer como complicação de cateter venoso infectado, de punção em usuário de drogas intravenosas, ou secundariamente a uma infecção adjacente à veia.
O quadro clínico é significativamente mais grave: febre alta, calafrios, toxemia sistêmica. O trombo contaminado pode liberar êmbolos sépticos que semeiam infecções em locais distantes — endocardite bacteriana, abscesso pulmonar, osteomielite. O tratamento exige internação hospitalar, antibioticoterapia intravenosa prolongada e, frequentemente, drenagem cirúrgica ou excisão do segmento venoso infectado.
Tromboflebite migratória — sinal de alerta para câncer
A tromboflebite migratória — também chamada de síndrome de Trousseau — é uma forma peculiar em que episódios de flebite aparecem e desaparecem em veias diferentes, em locais variados do corpo, de forma recorrente e sem causa local evidente. É um sinal clínico clássico de hipercoagulabilidade associada a neoplasias malignas — especialmente adenocarcinomas do pâncreas, estômago, pulmão e ovário.
Quando um paciente apresenta tromboflebites repetidas, espontâneas e migratórias — sem varizes evidentes, sem punções recentes, sem fatores de risco clássicos —, a investigação para câncer oculto é mandatória. A flebite migratória pode preceder o diagnóstico de um tumor em meses ou até anos. É um sinal que nunca deve ser ignorado em pacientes sem explicação clara para os episódios recorrentes.
Causas e fatores de risco para flebite
A flebite resulta da interação entre fatores locais da veia e fatores sistêmicos do paciente. A mesma Tríade de Virchow que explica a TVP — estase venosa, lesão da parede vascular e hipercoagulabilidade — também está presente na tromboflebite superficial, porém com predominância dos fatores locais.
| Fator de risco | Como contribui para a flebite | Relevância clínica |
|---|---|---|
| Varizes preexistentes | Parede venosa enfraquecida, fluxo lento e turbulento, válvulas incompetentes | Principal fator — presente na maioria das TFS espontâneas |
| Imobilidade prolongada | Estase do sangue nas veias superficiais das pernas | Viagens longas, internação hospitalar, repouso no leito |
| Punção venosa e cateter | Trauma mecânico e irritação química da parede venosa | Muito comum em ambiente hospitalar |
| Gravidez e puerpério | Hipercoagulabilidade hormonal + compressão das veias ilíacas pelo útero | Risco aumentado especialmente no 3º trimestre e pós-parto |
| Anticoncepcionais orais com estrogênio | Aumentam a síntese de fatores de coagulação e reduzem proteínas anticoagulantes | Risco especialmente elevado em mulheres fumantes |
| Obesidade | Eleva a pressão venosa nas pernas, favorece a estase e a inflamação vascular | IMC acima de 30 aumenta significativamente o risco |
| Câncer ativo | Hipercoagulabilidade paraneoplásica por substâncias pró-coagulantes liberadas pelo tumor | Considerar investigação oncológica na TFS sem causa aparente |
| Trombofilias hereditárias | Tendência aumentada à coagulação por deficiência de proteínas anticoagulantes | Fator V de Leiden, mutação da protrombina, deficiência de proteína C/S |
| Tabagismo | Dano ao endotélio vascular + aumento da viscosidade sanguínea | Fator de risco independente para doença venosa |
| Desidratação e calor intenso | Aumento da viscosidade sanguínea e redução do volume circulante | Gatilho frequente em verões quentes |
Sintomas da flebite — como reconhecer o quadro clínico
O quadro clínico da tromboflebite superficial é geralmente muito característico e permite o diagnóstico clínico na maioria dos casos, sem necessidade imediata de exame de imagem. Os sinais cardinais da inflamação venosa superficial seguem os cinco critérios clássicos de inflamação — adaptados para a veia:
- Dolor (dor): dor localizada ao longo do trajeto venoso, com caráter de queimação ou pressão intensa. Piora à palpação e, muitas vezes, ao simples contato da roupa com a área afetada
- Calor: aumento perceptível da temperatura da pele sobre a veia afetada — facilmente identificável ao comparar com a perna contralateral com o dorso da mão
- Rubor (vermelhidão): eritema linear acompanhando o trajeto venoso — a pele fica visivelmente avermelhada sobre o cordão trombosado
- Tumor (cordão endurecido): o trombo dentro da veia cria um cordão palpável, firme, doloroso — que acompanha o trajeto da veia afetada. Em varizes, a variz que antes era mole e compressível fica rígida e dolorosa
- Functio laesa (limitação funcional): dor ao caminhar e dificuldade de apoiar o peso sobre o membro afetado, especialmente quando a flebite envolve a panturrilha ou o trajeto da safena
Na flebite associada a varizes, é comum o paciente relatar que “a variz ficou dura e dolorida de repente” — esse é exatamente o cordão trombosado dentro da variz que encontro ao examinar. A extensão do trajeto afetado varia muito: pode ser um pequeno segmento de poucos centímetros ou comprometer toda a extensão de uma veia safena ao longo de toda a perna.
Um aspecto que frequentemente surpreende meus pacientes: a dor da flebite superficial tende a ser desproporcional à gravidade da condição. A inflamação da parede venosa causa dor intensa mesmo quando não há risco significativo de complicação. Em compensação, a TVP — condição mais perigosa — pode ser praticamente indolor em até 20% dos casos. Isso ilustra bem por que o exame médico e o doppler são essenciais — a intensidade da dor não é um bom indicador de gravidade na doença venosa.
Diagnóstico da flebite — quando o exame clínico não é suficiente
Avaliação clínica
Na maioria dos casos de tromboflebite superficial clássica — cordão doloroso e endurecido ao longo de uma variz conhecida, com eritema e calor —, o diagnóstico clínico é suficiente para iniciar o tratamento. O exame inclui inspeção e palpação de todo o trajeto venoso superficial, avaliação da extensão do cordão trombosado, pesquisa de sinais de TVP associada (inchaço difuso da perna, dor à palpação do trajeto das veias profundas) e avaliação sistêmica — temperatura, estado geral, sinais de infecção.
Doppler venoso — quando é obrigatório
O ultrassom com doppler venoso colorido é indispensável em situações específicas, e deve ser solicitado antes ou logo após o início do tratamento nos seguintes casos:
- Trombo superficial que se estende a menos de 3 cm da junção safenofemoral (virilha) ou safenopoplítea (fossa poplítea) — risco real de extensão para TVP
- Suspeita clínica de TVP associada — qualquer inchaço difuso da perna deve levantar essa suspeita imediatamente
- Paciente anticoagulado ou com distúrbio de coagulação conhecido
- Flebite em paciente com câncer ativo, gravidez ou trombofilia confirmada
- Quadro atípico — localização incomum, extensão rápida, ausência de varizes preexistentes
- Flebite que não responde ao tratamento esperado em 7 a 10 dias
- Flebite recorrente — para mapear a extensão e avaliar o sistema venoso profundo
O doppler venoso avalia simultaneamente o sistema superficial e profundo, determina a extensão exata do trombo, documenta a presença ou ausência de fluxo nas veias profundas, e — o dado mais crítico — identifica a distância do trombo em relação às junções venosas. Essa informação é o principal fator para definir se o tratamento será apenas conservador ou se há necessidade de anticoagulação sistêmica.
Exames laboratoriais
Para flebite superficial simples em paciente saudável com varizes conhecidas, exames laboratoriais geralmente não são necessários. Nas situações abaixo, complementam a investigação:
| Situação | Exames indicados | O que procurar |
|---|---|---|
| Flebite em paciente jovem sem varizes ou fatores de risco evidentes | Hemograma, coagulograma, pesquisa de trombofilia (proteína C, S, antitrombina, fator V de Leiden) | Trombofilia hereditária como causa subjacente |
| Flebite migratória — episódios em locais diferentes sem causa local | Marcadores tumorais (CEA, CA 19-9, CA 125, PSA), hemograma, TC de tórax, abdome e pelve | Neoplasia oculta — síndrome de Trousseau |
| Flebite com sinais de infecção sistêmica — febre, calafrios, mal-estar | Hemoculturas (2 pares), hemograma com diferencial, PCR, VHS | Tromboflebite séptica — foco infeccioso intravascular |
| Flebite em paciente em uso de anticoagulante | INR (varfarina), anti-Xa (heparinas, rivaroxabana, apixabana) ou TTPa (heparina não fracionada) | Nível de anticoagulação e adequação da dose |
| Flebite extensa com suspeita de TVP associada | D-dímero (valor negativo tem boa capacidade de exclusão em casos de baixa probabilidade clínica) | Atividade coagulante elevada sugestiva de trombo ativo |
Tratamento da flebite — do anti-inflamatório à anticoagulação
Tratamento conservador — para a maioria dos casos
A grande maioria das tromboflebites superficiais isoladas — distantes das junções venosas profundas e em paciente sem fatores de risco significativos — responde bem ao tratamento conservador ambulatorial. As medidas incluem:
- Anti-inflamatórios não hormonais (AINEs) por via oral: são o pilar do tratamento farmacológico da flebite superficial. Reduzem a inflamação local, controlam a dor e a vermelhidão, e podem ter algum efeito moderador sobre a progressão do trombo. Os mais usados são diclofenaco (50 mg 3x/dia), ibuprofeno (400 a 600 mg 3x/dia) e naproxeno (500 mg 2x/dia), sempre com protetor gástrico e pelo menor período eficaz — geralmente 7 a 14 dias. Contraindicados em úlcera péptica ativa, insuficiência renal, alergia a AINEs e nos últimos meses da gravidez
- Heparina tópica (gel ou creme): a heparinoide tópica aplicada 2 a 3 vezes ao dia sobre o trajeto da flebite tem ação anti-inflamatória e antitrombótica local, com evidência de eficácia no alívio dos sintomas. Deve ser aplicada com massagem suave no sentido do retorno venoso — de baixo para cima. Não substitui o AINE oral nos casos mais extensos, mas é um complemento útil e bem aceito pelos pacientes
- Meia de compressão elástica: o uso de meia de compressão graduada (20 a 30 mmHg) melhora o retorno venoso, reduz a estase local, alivia o desconforto e é importante também para prevenção de recorrência em pacientes com varizes. Deve ser usada durante o dia, retirada ao deitar
- Repouso relativo com elevação do membro: nas primeiras 48 a 72 horas, reduzir o ortostatismo prolongado e elevar a perna acima do nível do coração por algumas horas ao dia alivia a pressão venosa e o edema local. O repouso absoluto não é necessário nem recomendado — caminhadas leves são permitidas e benéficas, pois ativam a bomba muscular da panturrilha e melhoram o retorno venoso
- Compressas mornas locais: calor local moderado pode aliviar a dor e acelerar a resolução da inflamação após a fase inicial aguda — geralmente após 48 horas do início. Ao contrário do hematoma traumático, o frio não beneficia a flebite e pode causar vasoespasmo, piorando a estase local
Anticoagulação sistêmica — quando é indicada
A anticoagulação sistêmica está indicada em situações específicas de tromboflebite superficial com maior risco de progressão para TVP e embolia pulmonar. As principais indicações, conforme as diretrizes europeias e americanas atuais:
| Indicação de anticoagulação | Justificativa clínica | Medicamento de escolha |
|---|---|---|
| Trombo a menos de 3 cm da junção safenofemoral ou safenopoplítea | Alto risco de extensão imediata para TVP | Fondaparinux 2,5 mg SC/dia por 45 dias (melhor evidência) |
| Extensão do trombo superficial maior que 5 cm | Risco aumentado de propagação e complicações | Fondaparinux ou HBPM profilática por 45 dias |
| Flebite em paciente com câncer ativo | Hipercoagulabilidade paraneoplásica — risco muito elevado de TVP | Heparina de baixo peso molecular (HBPM) terapêutica |
| Flebite em paciente com trombofilia grave confirmada | Tendência aumentada à propagação e extensão para sistema profundo | Anticoagulação individualizada — avaliar com hematologista |
| Flebite ipsilateral a TVP prévia documentada | Sistema venoso profundo já comprometido — risco elevado de recorrência | Anticoagulação conforme protocolo de TVP |
| Extensão progressiva do trombo documentada ao doppler seriado | Progressão apesar do tratamento conservador | Escalonamento para anticoagulação sistêmica |
O fondaparinux (Arixtra) em dose profilática de 2,5 mg subcutâneo uma vez ao dia por 45 dias é o medicamento com a melhor evidência científica para tromboflebite superficial extensa. O estudo CALISTO, publicado no New England Journal of Medicine em 2010, demonstrou redução de 85% na taxa de complicações tromboembólicas em comparação ao placebo — com perfil de segurança favorável e sem aumento significativo de sangramento. Quando o fondaparinux não está disponível ou acessível, a heparina de baixo peso molecular em dose profilática — enoxaparina 40 mg SC uma vez ao dia — é a alternativa mais usada no Brasil.
Tratamento cirúrgico — situações específicas
A cirurgia raramente é necessária para tromboflebite superficial simples. As indicações são específicas e incomuns na prática cotidiana:
- Trombo muito próximo à junção safenofemoral com risco iminente de extensão para TVP em paciente com contraindicação absoluta à anticoagulação — nesses casos, pode-se realizar ligadura cirúrgica da junção para isolar o trombo superficial e impedir sua extensão para o sistema profundo
- Flebite séptica não responsiva à antibioticoterapia adequada — pode exigir drenagem do segmento venoso infectado ou excisão cirúrgica do trombo séptico para controle do foco infeccioso
- Varizes com episódios recorrentes de flebite — nesses casos, o tratamento definitivo das varizes (cirurgia convencional, ablação a laser, radiofrequência ou escleroterapia guiada por ultrassom) é a melhor e mais eficaz forma de prevenir novos episódios. A flebite recorrente é, por si só, uma indicação de tratamento das varizes
Flebite e varizes — a relação que precisa ser tratada
No consultório, uma das conversas mais importantes que tenho com pacientes que apresentam flebite é sobre a relação entre flebite e varizes. A grande maioria das tromboflebites superficiais espontâneas ocorre dentro de varizes preexistentes — e não é por acaso. A variz é uma veia com paredes enfraquecidas, válvulas incompetentes e fluxo sanguíneo lento e turbulento — as condições ideais para a formação de um trombo local, especialmente diante de qualquer gatilho adicional.
O problema é que a flebite em si não trata as varizes. Ela resolve o episódio inflamatório agudo, mas deixa a veia subjacente cicatrizada e com novas alterações da parede. Se as varizes não são tratadas, novos episódios de flebite continuarão ocorrendo — cada vez com maior frequência e potencialmente em segmentos mais próximos às junções venosas profundas, onde o risco de extensão para TVP é real.
Por isso, quando um paciente tem flebite associada a varizes, o tratamento do episódio agudo é apenas a primeira etapa. Após a resolução da inflamação — geralmente 4 a 6 semanas —, é o momento ideal para avaliar o tratamento definitivo das varizes com doppler vascular completo e planejar a ablação das veias insuficientes. Essa decisão é individualizada e depende do mapeamento do sistema venoso completo, do perfil do paciente e das técnicas disponíveis.
Flebite durante a gravidez — cuidados especiais
A gravidez é um período de risco aumentado para tromboflebite superficial por múltiplos mecanismos que atuam simultaneamente: as alterações hormonais da gestação aumentam a coagulabilidade sanguínea, o útero crescido comprime as veias ilíacas e dificulta o retorno venoso das pernas, e a progressiva dilatação das veias superficiais — as varizes gestacionais — cria os substratos vasculares para a flebite. Estima-se que 1 a 2% das gestantes desenvolvem tromboflebite superficial, com maior incidência no segundo e terceiro trimestres e no período pós-parto imediato.
O tratamento da flebite na gravidez exige cuidado redobrado com a escolha dos medicamentos. Os AINEs orais são contraindicados após a 28ª semana de gestação pelo risco de fechamento precoce do canal arterial fetal e oligoâmnio. A heparina tópica pode ser usada com cautela nas fases iniciais. Para casos que necessitam de anticoagulação sistêmica — flebite extensa ou próxima às junções venosas —, a heparina de baixo peso molecular (enoxaparina) é a opção segura, pois não atravessa a barreira placentária e não traz risco para o feto. Varfarina e fondaparinux são contraindicados na gestação. O paracetamol é o analgésico mais seguro para controle da dor nesse contexto.
As meias de compressão elástica são recomendadas para todas as gestantes com varizes ou histórico de flebite, e podem ser usadas com segurança durante toda a gravidez. A elevação das pernas ao repouso e a hidratação adequada são medidas simples e eficazes de prevenção.
Como prevenir a flebite — medidas que fazem diferença
A prevenção da flebite é especialmente importante para quem já teve um episódio — o risco de recorrência é real quando as causas subjacentes não são tratadas. As medidas preventivas se dividem entre modificações de estilo de vida e tratamento das condições predisponentes:
- Tratar as varizes: é a medida mais eficaz de prevenção de flebite recorrente. Eliminar as veias insuficientes remove o substrato onde o trombo se forma. As técnicas disponíveis — laser endovenoso, radiofrequência, escleroterapia guiada por ultrassom ou cirurgia convencional — devem ser discutidas com o cirurgião vascular após mapeamento completo com doppler
- Usar meia de compressão elástica regularmente: especialmente em viagens longas, dias de trabalho em pé por horas e atividades físicas de impacto. Reduz a estase venosa e a pressão sobre as paredes venosas
- Manter-se hidratado: a desidratação aumenta a viscosidade sanguínea e favorece a formação de trombos. Especialmente importante em verões quentes e em viagens aéreas
- Evitar longos períodos de imobilidade: em viagens longas — aéreas ou terrestres —, levantar e caminhar a cada 1 a 2 horas, fazer exercícios com os pés e tornozelos sentado, e usar meias de compressão durante o trajeto
- Controlar o peso corporal: a obesidade eleva a pressão venosa nas pernas e acelera a progressão da insuficiência venosa
- Parar de fumar: o tabagismo danifica o endotélio vascular e aumenta a coagulabilidade sanguínea — um duplo fator de risco para flebite e trombose
- Movimentar-se regularmente: atividade física regular — especialmente caminhada, natação e ciclismo — ativa a bomba muscular da panturrilha e melhora o retorno venoso. Evitar longos períodos sentado ou em pé sem movimento
Perguntas frequentes sobre flebite
Flebite é perigosa?
Na maioria dos casos, a tromboflebite superficial isolada é uma condição de manejo ambulatorial, sem risco grave de vida. O risco existe quando o trombo se estende para as veias profundas — transformando-se em TVP — ou quando ocorre embolia pulmonar. Esses eventos são mais prováveis quando o trombo superficial está muito próximo das junções safenofemoral ou safenopoplítea, quando a flebite é extensa, ou quando o paciente tem fatores de risco como câncer, trombofilia ou gravidez. É exatamente por isso que o doppler venoso é fundamental para estratificar o risco e orientar o tratamento correto.
Quanto tempo leva para a flebite curar?
Com tratamento adequado, os sintomas mais intensos — dor, vermelhidão e calor — melhoram em 7 a 14 dias. O cordão endurecido da veia trombosada pode persistir por semanas a meses, endurecendo progressivamente à medida que o trombo se organiza e a veia vai sendo substituída por tecido fibroso. Essa dureza residual é benigna e não representa continuidade da inflamação ativa. Em alguns casos, o paciente sente um nódulo ou cordão palpável por vários meses — o que é normal e não exige tratamento específico. A pigmentação escura da pele sobre o trajeto da flebite, quando presente, pode demorar ainda mais para clarear completamente.
Flebite pode voltar?
Sim — a recorrência é um problema real, especialmente em pacientes com varizes extensas não tratadas. Cada variz é potencialmente um local de nova flebite. Em pacientes com insuficiência venosa crônica e varizes volumosas, a probabilidade de um novo episódio ao longo dos anos é alta. A melhor prevenção é o tratamento definitivo das varizes, associado ao uso regular de meias de compressão e controle dos fatores de risco modificáveis — peso corporal, sedentarismo, tabagismo e hidratação adequada em dias quentes.
Posso fazer exercício com flebite?
Exercícios leves, como caminhada, são geralmente permitidos e até recomendados — a ativação da bomba muscular da panturrilha melhora o retorno venoso e ajuda a resolver a estase local. Exercícios intensos, de impacto elevado, ou que causem dor diretamente na área afetada devem ser evitados na fase aguda. Natação e hidroginástica são excelentes opções durante e após o episódio — combinam movimento com pressão hidrostática que favorece o retorno venoso. A meia de compressão deve ser usada durante qualquer atividade física por quem tem varizes ou histórico de flebite.
Qual médico trata flebite?
O médico de família, o clínico geral e o pronto-socorro podem iniciar o tratamento de uma flebite simples. Porém, para avaliação completa com doppler venoso, estratificação adequada do risco, investigação de causas subjacentes como varizes ou trombofilias, e planejamento do tratamento definitivo das varizes — que é a única forma de prevenir recorrências —, o cirurgião vascular ou angiologista é o especialista indicado.
Flebite e trombose são a mesma coisa?
Não são exatamente a mesma coisa, mas estão intimamente relacionadas. Flebite é a inflamação da parede venosa — geralmente superficial. Trombose é a formação de coágulo dentro da veia — pode ser superficial (tromboflebite) ou profunda (TVP). Na prática, quando ocorre flebite superficial, quase sempre há um trombo associado — por isso o nome completo é tromboflebite superficial. A TVP, por sua vez, raramente apresenta inflamação visível na pele, pois as veias profundas ficam dentro dos músculos. O risco da TVP é a embolia pulmonar. O risco da flebite superficial é a extensão para TVP — especialmente quando o trombo avança em direção às junções com o sistema venoso profundo.
É normal ter febre com flebite?
Uma febre baixa — até 37,5°C — pode ocorrer nos primeiros dias de uma flebite superficial, como resposta inflamatória local ao processo. Isso é relativamente comum e em geral benigno. Febre alta — acima de 38,5°C —, calafrios e mal-estar geral são sinais de alerta que sugerem componente infeccioso (tromboflebite séptica) e exigem avaliação médica urgente, hemoculturas e, provavelmente, antibioticoterapia.
🩺 Com flebite ou varizes? Agende avaliação com o Dr. Luís Dotta
Cirurgião vascular e angiologista com mais de 30 anos de experiência em São Paulo. Especialista no tratamento de flebite, varizes, insuficiência venosa e doenças vasculares. Doppler vascular disponível nas três unidades para avaliação completa do sistema venoso.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
Publicado em março de 2026 · Última revisão: março de 2026 · doutorvarizes.com.br
