Hematoma e Equimose: tudo o que você precisa saber sobre manchas e caroços de sangue
Quem nunca bateu a canela no sofá e acordou no dia seguinte com uma mancha roxa que parecia maior do que o esperado? Ou notou equimoses surgindo nos braços sem conseguir lembrar de nenhuma pancada? Hematomas e equimoses são tão comuns no dia a dia que a maioria das pessoas os ignora — e na maior parte das vezes estão certos em fazer isso. São benignos, autolimitados, e somem sozinhos em dias a semanas.
Mas existe uma faixa de situações em que a mancha roxa na pele é um sinal que não deve ser ignorado. Quando os hematomas aparecem com frequência incomum, em tamanhos desproporcionais ao trauma, sem causa aparente, ou associados a outros sintomas, eles podem estar revelando algo mais sério — desde uma alteração na coagulação do sangue até uma doença vascular, hematológica ou até mesmo oncológica.
Com mais de trinta anos atendendo pacientes com doenças vasculares em São Paulo, vejo frequentemente dois extremos: o paciente que ignora hematomas que deveriam ser investigados, e o paciente que se alarma desnecessariamente com uma equimose completamente benigna. Meu objetivo neste artigo é ajudar você a distinguir um do outro — entender o mecanismo por trás da formação de hematomas, reconhecer os sinais de alerta reais, e saber exatamente quando uma consulta médica é necessária.
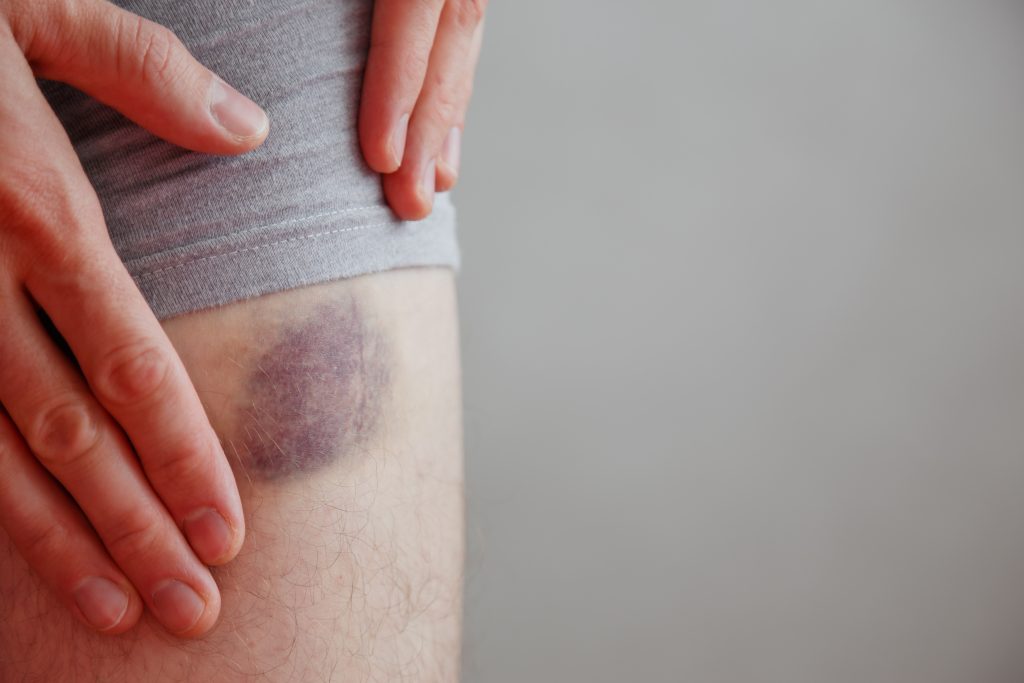
Hematoma e equimose — qual é a diferença?
Esses dois termos são usados como sinônimos no dia a dia, mas tecnicamente descrevem situações diferentes. Os dois representam sangramento fora dos vasos sanguíneos — mas diferem em volume, profundidade e apresentação clínica:
| Termo | Definição | Aspecto | Exemplo clínico |
|---|---|---|---|
| Equimose | Extravasamento de sangue para o tecido subcutâneo sem acúmulo volumoso | Mancha plana, sem relevo palpável, coloração roxa, verde ou amarela conforme a evolução | Mancha roxa no antebraço após toque leve em idoso; “olho roxo” após trauma facial |
| Hematoma | Coleção circunscrita de sangue fora dos vasos, com acúmulo volumoso nos tecidos | Elevação palpável, “caroço” de sangue, pode ser flutuante nos maiores, geralmente doloroso | Caroço na coxa após trauma direto intenso; hematoma pós-operatório na ferida cirúrgica |
| Petéquia | Microhemorragia pontual menor que 2 mm de diâmetro | Pontos vermelhos que não desaparecem à digitopressão, distribuição frequentemente difusa | Petéquias nas pernas na trombocitopenia grave; na dengue hemorrágica |
| Púrpura | Sangramento cutâneo entre 2 mm e 1 cm | Manchas avermelhadas ou roxas que não empalidecem à pressão do dedo | Púrpura senil nos antebraços de idosos; vasculite por IgA (púrpura de Henoch-Schönlein) |
Na prática clínica, a distinção mais importante não é tanto o nome — mas sim o tamanho, a localização, a causa e a evolução. Uma equimose pequena no antebraço de um idoso em uso de aspirina é completamente diferente de hematomas espontâneos recorrentes em múltiplos locais sem causa identificável. O mecanismo subjacente é o que define a conduta.
Por que o sangramento acontece — entendendo a hemostasia
Para entender por que hematomas e equimoses se formam, é preciso entender como o corpo normalmente interrompe um sangramento. Esse processo se chama hemostasia e ocorre em três etapas coordenadas que se sucedem em minutos após qualquer lesão vascular:
- Espasmo vascular: quando um vaso é lesado, ele se contrai reflexamente para reduzir o fluxo de sangue imediatamente. É uma resposta rápida e temporária — a primeira linha de defesa do organismo contra o sangramento.
- Tampão plaquetário (hemostasia primária): as plaquetas — células sanguíneas produzidas na medula óssea — detectam o local da lesão, se aderem ao colágeno exposto da parede vascular, se ativam e recrutam outras plaquetas, formando um tampão temporário que sela o defeito no vaso.
- Coagulação (hemostasia secundária): uma cascata de proteínas denominadas fatores de coagulação é ativada sequencialmente, culminando na formação de fibrina — uma proteína que tece uma rede tridimensional sobre o tampão plaquetário, consolidando-o em um coágulo firme e resistente ao fluxo sanguíneo.
Quando qualquer uma dessas etapas falha — seja por dano extenso ao vaso que supera a capacidade de resposta, por número reduzido ou disfunção das plaquetas, por deficiência de fatores de coagulação, por fragilidade da parede vascular, ou por uso de medicamentos que interferem na coagulação —, o sangramento é mais difícil de controlar. O resultado é o extravasamento de sangue para os tecidos: equimose ou hematoma, dependendo do volume.
O corpo também possui um sistema de dissolução dos coágulos — a fibrinólise — que, ao longo de dias a semanas, desfaz progressivamente o hematoma e reabsorve o sangue acumulado nos tecidos. É esse sistema que explica a mudança gradual de cor que observamos na pele: do roxo ao verde, do verde ao amarelo, até o desaparecimento completo.
Causas de hematoma e equimose — do mais simples ao mais grave
Trauma mecânico — a causa mais comum
A causa mais frequente de equimose e hematoma é o trauma físico — pancada, queda, impacto direto. Quando um vaso sanguíneo é rompido pelo impacto, o sangue vaza para os tecidos ao redor. A gravidade do hematoma resultante depende do tamanho do vaso lesado, da força do impacto, da região anatômica atingida e da capacidade individual de coagulação.
Um detalhe clínico que frequentemente surpreende meus pacientes: equimoses aparecem muitas vezes distantes do ponto exato do impacto. Isso ocorre porque o sangue, sob pressão, disseca os planos fasciais e migra para regiões vizinhas antes de se acumular na superfície da pele. Por isso, uma fratura no tornozelo pode causar equimose que aparece apenas no pé dois dias depois, e um trauma na coxa pode gerar manchas que surgem ao redor do joelho. Não indica que o sangramento piorou — é o percurso natural do sangue pelos tecidos.
Medicamentos anticoagulantes e antiagregantes plaquetários
Esta é uma das causas que mais vejo no consultório: pacientes em uso de anticoagulantes ou antiagregantes que desenvolvem equimoses com muito mais facilidade do que o normal. Isso é esperado e, na maior parte das vezes, faz parte do efeito terapêutico — esses medicamentos foram prescritos exatamente para dificultar a coagulação e reduzir o risco de trombose e infarto.
| Medicamento | Mecanismo | Monitorização | Antídoto disponível |
|---|---|---|---|
| Varfarina (Coumadin) | Inibe fatores de coagulação dependentes de vitamina K (II, VII, IX, X) | INR — monitorização regular obrigatória | Vitamina K, plasma fresco, concentrado de protrombina |
| Rivaroxabana (Xarelto) | Inibidor direto do fator Xa | Não necessita monitorização de rotina | Andexanet alfa |
| Apixabana (Eliquis) | Inibidor direto do fator Xa | Não necessita monitorização de rotina | Andexanet alfa |
| Dabigatrana (Pradaxa) | Inibidor direto da trombina | Não necessita monitorização de rotina | Idarucizumabe (Praxbind) |
| Aspirina | Inibe COX-1 das plaquetas irreversivelmente | Sem monitorização específica | Sem antídoto — aguardar renovação plaquetária (7 a 10 dias) |
| Clopidogrel (Plavix) | Bloqueia receptor P2Y12 das plaquetas | Sem monitorização específica | Transfusão de plaquetas nos casos graves |
O ponto crítico não é a presença de equimoses — esperada nesses pacientes — mas reconhecer quando o sangramento se torna excessivo ou perigoso: hematomas muito extensos, que crescem progressivamente, em locais críticos como cabeça, abdome ou retroperitônio, ou sangramentos que não cessam espontaneamente. Nesses casos, é necessária avaliação médica urgente para ajuste da dose, dosagem do nível sérico ou reversão do efeito com antídoto específico.
Distúrbios plaquetários — número baixo ou função alterada
As plaquetas são fundamentais para a hemostasia primária. Quando o número de plaquetas cai abaixo de valores críticos — condição chamada trombocitopenia —, equimoses e sangramentos espontâneos tornam-se progressivamente mais frequentes e extensos. A contagem normal varia de 150.000 a 400.000 plaquetas por mm³ de sangue.
Sangramentos cutâneos espontâneos (petéquias, equimoses) tipicamente surgem quando a contagem cai abaixo de 50.000. Abaixo de 20.000, há risco real de hemorragia grave em qualquer sítio. Abaixo de 10.000, o risco de hemorragia intracraniana espontânea torna-se clinicamente significativo. As causas de trombocitopenia são numerosas: púrpura trombocitopênica imune (PTI), dengue, HIV, lúpus eritematoso sistêmico, doenças da medula óssea (leucemias, linfomas, aplasia medular), hiperesplenismo, hepatopatia crônica e uso de vários medicamentos.
Defeitos na função plaquetária — mesmo com contagem dentro do normal — também causam sangramento fácil. A aspirina é o exemplo clínico mais cotidiano: inibe irreversivelmente a COX-1 das plaquetas, comprometendo sua capacidade de adesão por toda a vida útil da célula — 7 a 10 dias. A doença de von Willebrand, a mais comum das doenças hemorrágicas hereditárias, também compromete a adesão plaquetária por deficiência de uma proteína essencial para essa função.
Deficiências de fatores de coagulação
A hemofilia A (deficiência do fator VIII) e a hemofilia B (deficiência do fator IX) são os exemplos mais conhecidos de deficiências congênitas de fatores de coagulação. São doenças hereditárias ligadas ao cromossomo X, que afetam predominantemente homens. Pacientes com hemofilia têm episódios recorrentes de sangramentos espontâneos em articulações (hemartrose), músculos e outros tecidos, frequentemente sem trauma identificável.
Deficiências adquiridas de fatores de coagulação são mais comuns na prática clínica diária. A doença hepática grave reduz a síntese de quase todos os fatores de coagulação — o fígado é a fábrica principal dessas proteínas. A deficiência de vitamina K, por má absorção intestinal, uso prolongado de antibióticos ou dieta muito restrita, reduz a produção dos fatores II, VII, IX e X. A coagulação intravascular disseminada (CIVD) é uma síndrome grave na qual a coagulação é ativada de forma sistêmica e descontrolada, consumindo os fatores e levando paradoxalmente a sangramento difuso.
Fragilidade vascular — equimoses senis e por corticosteroides
Com o envelhecimento natural, a pele e o tecido subcutâneo perdem espessura, elasticidade e colágeno. Os capilares e pequenas vênulas ficam desprotegidos — sem o suporte estrutural do tecido conjuntivo ao redor. O resultado são as chamadas equimoses senis ou púrpura senil: manchas roxas que aparecem facilmente nos antebraços e dorso das mãos de pessoas idosas, com traumas absolutamente mínimos ou mesmo sem trauma aparente.
São benignas — reflexo do envelhecimento natural dos tecidos — mas podem assustar pelo aspecto e pela facilidade com que surgem. O tratamento é voltado para proteção da pele fina, evitar traumas, e garantir nutrição adequada com vitamina C e proteínas que auxiliam na síntese de colágeno.
O uso crônico de corticosteroides sistêmicos — prednisona, dexametasona, metilprednisolona — produz um efeito semelhante ao envelhecimento acelerado da pele: afina a derme, reduz o colágeno dérmico e fragiliza os capilares. Equimoses com traumas mínimos tornam-se frequentes mesmo em pacientes jovens com uso prolongado de corticoides. Esse efeito é dose-dependente e proporcional ao tempo de uso. Corticosteroides tópicos potentes em áreas de pele delgada também podem causar fragilidade capilar localizada.
Insuficiência venosa e varizes — a conexão vascular
Pacientes com insuficiência venosa crônica avançada têm pressão venosa cronicamente elevada nas pernas — especialmente ao redor do tornozelo. Essa pressão elevada fragiliza progressivamente as paredes venosas e os capilares da pele, levando ao extravasamento de hemácias para os tecidos. Com o tempo, a hemoglobina é degradada em hemossiderina — um pigmento de cor castanho-ferrugem que se deposita na pele e explica as manchas escuras características ao redor do tornozelo em pacientes com insuficiência venosa de longa data. São essencialmente micro-hematomas crônicos, acumulados ao longo de anos.
Varizes de grande calibre, especialmente as tensas e tortuosas, são também vulneráveis a rupturas espontâneas ou por traumas mínimos — podendo causar hematoma volumoso ou sangramento externo de volume surpreendente. Quando uma variz se rompe externamente, a conduta imediata é pressão direta sobre o local e elevação do membro. O paciente deve depois ser avaliado por cirurgião vascular para tratamento definitivo da variz causadora.
Doenças do tecido conjuntivo e deficiências nutricionais
Doenças que afetam o colágeno — principal componente estrutural da parede dos vasos — também predispõem a hematomas. A síndrome de Ehlers-Danlos é um grupo de doenças hereditárias do colágeno caracterizadas por hipermobilidade articular, pele hiperelástica e fragilidade vascular marcante: pacientes se machucam com extrema facilidade e os ferimentos cicatrizam mal. O escorbuto — deficiência grave de vitamina C, hoje raro em países desenvolvidos — fragiliza os vasos pela síntese deficiente de colágeno, levando a equimoses perifoliculares características (ao redor dos folículos pilosos) nos membros inferiores.
A evolução das cores — por que o roxo vira verde e depois amarelo?
A mudança de coloração do hematoma ao longo dos dias é um processo bioquímico previsível e fascinante — e que permite estimar a “idade” de uma lesão. Quando o sangue vaza para os tecidos, a hemoglobina começa a ser degradada por enzimas locais em uma sequência de pigmentos:
| Fase | Cor | Pigmento predominante | Tempo aproximado |
|---|---|---|---|
| Aguda imediata | Vermelho vivo | Oxiemoglobina | Primeiras horas |
| Aguda tardia | Roxo / azul-escuro | Desoxiemoglobina e metaemoglobina | 1 a 4 dias |
| Subaguda | Verde | Biliverdina — produto de degradação da hemoglobina | Dias 4 a 10 |
| Resolução | Amarelo / amarelo-pálido | Bilirrubina — convertida a partir da biliverdina | Dias 7 a 14 |
| Cicatrização | Amarelo pálido → pele normal | Hemossiderina sendo reabsorvida por macrófagos | Semanas 2 a 4+ |
Equimoses maiores demoram mais para resolver — hematomas extensos podem levar várias semanas para desaparecer completamente. A sequência de cores, porém, é sempre a mesma: roxo → verde → amarelo → desaparece. Quando uma equimose mantém a cor vermelha brilhante por mais de uma semana, cresce progressivamente, ou nunca avança para a fase verde e amarela, isso indica sangramento contínuo ativo e merece investigação médica.
Um equívoco frequente que esclareço no consultório: a cor verde e amarela ao redor de uma equimose não indica infecção — é apenas a degradação bioquímica normal da hemoglobina. Infecção de hematoma tem sinais muito distintos: calor intenso e crescente, vermelhidão que se expande além dos limites da equimose, secreção purulenta, febre, e piora progressiva da dor ao longo dos dias.
Tratamento do hematoma e da equimose
Fase aguda — as primeiras 48 horas: protocolo PRICE
Para hematomas e equimoses por trauma direto, o protocolo PRICE é a conduta padrão nas primeiras 48 a 72 horas. O objetivo nessa fase é conter o sangramento ativo e limitar o volume do hematoma:
- P — Proteção: proteger a área de novos traumas com curativo ou bandagem leve, e evitar movimentos que possam reabrir o sangramento
- R — Repouso (Rest): reduzir a movimentação da área afetada — especialmente em hematomas musculares, onde a contração pode aumentar o sangramento ativo
- I — Gelo (Ice): aplicar compressa de gelo envolvido em pano por 15 a 20 minutos, a cada 2 a 3 horas nas primeiras 48 horas. O frio provoca vasoconstrição local, reduz o fluxo sanguíneo, limita o sangramento ativo e diminui o edema. Nunca colocar gelo diretamente na pele — risco real de queimadura por frio
- C — Compressão: bandagem compressiva leve sobre a área — reduz o espaço disponível para o hematoma se expandir e exerce pressão mecânica contrária ao extravasamento
- E — Elevação (Elevation): manter o membro elevado acima do nível do coração — reduz a pressão hidrostática nos vasos da região e favorece a drenagem do edema e a reabsorção do hematoma
Após 48 a 72 horas — quando o sangramento ativo cessa e o hematoma está contido —, a lógica inverte. O calor passa a ser mais útil que o frio: promove vasodilatação local, aumenta o fluxo sanguíneo e linfático, e acelera a reabsorção. Troque o gelo por compressas mornas nessa fase, por 15 a 20 minutos, duas a três vezes ao dia.
Medicamentos — o que ajuda e o que pode piorar
O paracetamol e a dipirona são as opções mais seguras para controle da dor na fase aguda do hematoma — não interferem na coagulação. Os anti-inflamatórios não hormonais (ibuprofeno, naproxeno, diclofenaco) têm efeito antiagregante plaquetário e podem, paradoxalmente, aumentar o sangramento nas primeiras 48 horas — por isso são evitados na fase inicial. Após a contenção do sangramento, seu uso pode ser considerado pelo médico para controle da resposta inflamatória.
A heparinoide tópica — presente em produtos como Trombofob e Hirudoid em gel ou creme — melhora a microcirculação local e tem evidência de acelerar a reabsorção de equimoses superficiais. Deve ser usada após as primeiras 48 horas, quando o sangramento ativo já cessou. Para hematomas profundos, intramusculares ou volumosos, o gel tópico não tem penetração suficiente para produzir efeito significativo — a reabsorção nesses casos é essencialmente espontânea, favorecida pelo calor local.
Hematoma intramuscular e o risco de síndrome compartimental
Hematomas profundos — dentro do músculo ou abaixo da fáscia muscular — merecem atenção especial. Se muito volumosos, podem comprimir vasos e nervos dentro de compartimentos musculares fechados, elevando progressivamente a pressão interna. Quando essa pressão supera a pressão de perfusão capilar, o tecido muscular começa a sofrer isquemia — é a síndrome compartimental.
🚨 Síndrome compartimental — emergência cirúrgica
Sinais de alerta que exigem ida imediata ao pronto-socorro:
- Dor intensa e desproporcional ao trauma — que piora com o alongamento passivo dos músculos do compartimento
- Pele tensa, brilhante e endurecida sobre o compartimento muscular
- Dedos ou pé frios, pálidos, com pulso enfraquecido ou ausente
- Formigamento, dormência ou paralisia progressiva
O tratamento é a fasciotomia de urgência — incisão cirúrgica da fáscia para liberar a pressão do compartimento. O atraso no tratamento pode resultar em necrose muscular irreversível, rabdomiólise, insuficiência renal e perda funcional permanente do membro.
Hematoma pós-procedimento vascular
Como cirurgião vascular, frequentemente lido com hematomas que surgem após punções arteriais ou venosas — cateterismo cardíaco, angioplastia, acessos venosos centrais, punções para doppler. Esses hematomas requerem compressão manual firme no pós-procedimento — geralmente 10 a 20 minutos em punções arteriais — e monitorização cuidadosa nas primeiras horas.
Hematomas pulsáteis após punção arterial são um sinal de alerta específico: podem indicar a formação de pseudoaneurisma — uma comunicação entre a artéria e o hematoma que mantém o sangramento pulsado ativo. Ao doppler, o pseudoaneurisma apresenta o padrão característico de fluxo em “vai e vem”. O tratamento pode ser realizado por compressão guiada por ultrassom, injeção de trombina dentro do saco pseudoaneurismático, ou correção cirúrgica nos casos mais extensos ou complicados.
Quando o hematoma precisa ser drenado
A grande maioria dos hematomas reabsorve espontaneamente sem necessidade de qualquer procedimento. A drenagem médica é indicada em situações específicas: hematomas muito volumosos que causam compressão de vasos, nervos ou outros órgãos; hematomas que infectam (transformam-se em abscesso); hematomas compartimentais com risco para o membro; e hematomas pós-operatórios que comprometem a cicatrização da ferida cirúrgica.
A decisão deve ser sempre tomada pelo médico, em ambiente estéril, com instrumentos adequados. Jamais tente drenar um hematoma por conta própria: a punção não estéril introduz bactérias no interior do coágulo e pode transformar uma coleção de sangue simples em abscesso — uma infecção que exige tratamento cirúrgico mais extenso, antibióticos e internação.
Investigação laboratorial — quando pedir exames
Na presença de equimoses frequentes, espontâneas, excessivamente extensas para o trauma sofrido, ou recorrentes sem causa aparente, a investigação laboratorial é indicada para identificar distúrbios de coagulação subjacentes. Os exames básicos incluem:
| Exame | O que avalia | Alterado principalmente em |
|---|---|---|
| Hemograma completo com contagem de plaquetas | Número de plaquetas; morfologia das células sanguíneas; anemia | Trombocitopenia, leucemia, aplasia medular, dengue |
| Tempo de protrombina (TP / INR) | Via extrínseca da coagulação — fatores II, V, VII, X | Uso de varfarina, hepatopatia grave, deficiência de vitamina K |
| Tempo de tromboplastina parcial ativada (TTPa) | Via intrínseca da coagulação — fatores VIII, IX, XI, XII | Hemofilia A e B, síndrome antifosfolípide, heparina não fracionada |
| Tempo de sangramento / PFA-100 | Função plaquetária global in vitro | Doença de von Willebrand, defeitos plaquetários adquiridos, aspirina |
| Fibrinogênio | Substrato final da cascata de coagulação | CIVD, hepatopatia grave, hipofibrinogenemia congênita |
| Dosagem de fatores VIII e IX | Diagnóstico específico de hemofilia A e B | TTPa alargado isolado sem outra causa identificada |
| D-dímero | Produto de degradação do coágulo — elevado em coagulação ativa | CIVD, TEP, TVP — elevado também em inflamação, infecção, pós-operatório |
A interpretação dos resultados deve ser feita pelo médico no contexto clínico completo. Um TTPa alargado isolado, por exemplo, pode indicar hemofilia, síndrome antifosfolípide ou interferência técnica do exame — a conclusão depende de outros dados clínicos e laboratoriais. A investigação de distúrbios de coagulação geralmente exige múltiplos exames em conjunto e, frequentemente, avaliação pelo hematologista para condução definitiva.
Hematoma e equimose em situações especiais
Na gestação
Equimoses e hematomas durante a gravidez merecem atenção redobrada. O volume sanguíneo aumenta 40 a 50% na gestação, mas as plaquetas podem cair fisiologicamente — a trombocitopenia gestacional benigna afeta até 8% das gestantes no terceiro trimestre e, na grande maioria dos casos, não causa sangramento significativo e resolve espontaneamente após o parto.
Formas graves, porém, exigem reconhecimento rápido: a pré-eclâmpsia grave e a síndrome HELLP — hemólise (destruição de hemácias), enzimas hepáticas elevadas e plaquetas baixas — podem causar sangramento grave e representam emergências obstétricas de alta mortalidade. Hematomas de grande volume em gestantes, especialmente associados a dor abdominal, hipertensão e mal-estar geral, devem ser avaliados com urgência.
Em crianças — o padrão de distribuição importa
Equimoses em crianças que engatinham e caminham são absolutamente normais — especialmente nas regiões pré-tibiais (canela), joelhos e testa. Crianças ativas se machucam com frequência e o padrão de equimoses nas proeminências ósseas é esperado, benigno e não requer investigação.
O padrão de distribuição, porém, é o fator crítico: equimoses em locais incomuns — orelhas, pescoço, nádegas, genitália, região perioral, dorso, parte interna dos braços — em crianças que ainda não deambulam devem sempre levantar suspeita de violência física. Equimoses em formato de objetos (fivela de cinto, fio elétrico, impressão de mão) são sinais de alerta específicos. Nesses casos, a notificação ao Conselho Tutelar é obrigação legal de qualquer profissional de saúde — não é uma opção.
Em idosos anticoagulados — risco elevado
Pacientes idosos em uso de anticoagulantes representam o grupo de maior risco para hematomas clinicamente significativos. O envelhecimento fragiliza os vasos, a polifarmácia aumenta as interações medicamentosas que potencializam o efeito anticoagulante, e a função renal reduzida pode elevar os níveis séricos dos anticoagulantes de ação direta além do esperado. Quedas — muito frequentes em idosos — associadas a anticoagulação plena é uma combinação de alto risco.
Hematomas retroperitoneais merecem destaque especial nesse grupo: ocorrem no espaço entre o peritônio e a parede posterior do abdome, podem acumular volumes muito grandes de sangue sem sinais externos evidentes, e se manifestam tardiamente com hipotensão, dor lombar intensa, queda de hemoglobina e equimose periumbilical (sinal de Cullen) ou nos flancos (sinal de Grey Turner). São de difícil diagnóstico clínico e potencialmente fatais. Qualquer idoso anticoagulado com dor lombar de início súbito, especialmente após queda, deve ser investigado com urgência com tomografia computadorizada de abdome.
Hematomas espontâneos como sinal de doença hematológica
Equimoses e hematomas espontâneos — sem trauma identificável, múltiplos, em locais variados — podem ser a primeira manifestação de doenças hematológicas malignas. Nas leucemias agudas, a infiltração da medula óssea por células blásticas compromete a produção de plaquetas, levando a trombocitopenia progressiva e sangramento cutâneo difuso. O linfoma e o mieloma múltiplo também podem comprometer a medula óssea e a coagulação por mecanismos diversos.
O alerta clínico ocorre quando as equimoses espontâneas se associam a outros sintomas sistêmicos: fadiga intensa e progressiva, palidez marcada, febre persistente sem foco infeccioso claro, emagrecimento sem causa aparente, aumento de linfonodos (caroços no pescoço, axila ou virilha). Esse conjunto de sintomas exige investigação hematológica urgente — hemograma completo, esfregaço de sangue periférico, e eventualmente biópsia de medula óssea.
Quando procurar um médico — sinais de alerta versus situações benignas
✅ Situações em que é razoável observar sem consulta urgente
- Equimose pequena ou média após trauma claro e identificável — pancada, queda, colisão
- Hematoma de pequeno volume que não cresce, não comprime estruturas e melhora progressivamente
- Equimoses senis nos antebraços de idosos com pele fina já conhecida — padrão estável e habitual
- Equimoses em proeminências ósseas de crianças ativas — joelhos, canelas, testa
- Equimoses levemente aumentadas em paciente que já sabe fazer uso de aspirina ou anticoagulante
🚨 Situações que exigem avaliação médica — não adie
- Hematoma que cresce visivelmente após o trauma — indica sangramento ativo contínuo
- Equimoses espontâneas recorrentes, múltiplas ou em locais incomuns, sem trauma identificável
- Sinais de síndrome compartimental — dor intensa e crescente, pele tensa, extremidade fria
- Hematoma pulsátil após punção arterial — suspeita de pseudoaneurisma
- Hematoma com sinais de infecção: calor e vermelhidão crescentes, febre, piora da dor
- Equimoses espontâneas associadas a fadiga intensa, palidez, febre ou aumento de linfonodos
- Idoso anticoagulado com hematoma extenso ou dor lombar intensa após queda
- Hematoma que não regride após 4 semanas ou que endurece e cresce progressivamente
- Equimoses em locais incomuns em crianças — suspeita de violência
Perguntas frequentes sobre hematoma e equimose
Por que tomo aspirina e faço roxos com muita facilidade?
A aspirina inibe de forma irreversível a enzima COX-1 das plaquetas, comprometendo a capacidade de adesão e agregação plaquetária por toda a vida útil da célula — aproximadamente 7 a 10 dias. Como as plaquetas não podem ser “consertadas” após essa inibição, qualquer trauma, mesmo mínimo, resulta em sangramento mais prolongado e equimoses mais extensas. É um efeito previsível, esperado e que faz parte do mecanismo terapêutico da aspirina. Se as equimoses estiverem muito frequentes, extensas ou em locais incomuns, converse com o médico que prescreveu — mas nunca interrompa a aspirina por conta própria, pois isso pode aumentar o risco de infarto ou AVC.
O hematoma “endurece” — isso é normal?
Sim, é normal e se chama organização do hematoma. Com o tempo, o coágulo é infiltrado por fibroblastos e capilares, sendo gradualmente substituído por tecido fibroso. A área fica endurecida e pode persistir por semanas a meses antes de reabsorver completamente. Calor local e fisioterapia — quando indicada pelo médico — ajudam a acelerar esse processo. Se a área endurecer de forma progressiva e crescente ao longo de semanas, especialmente após hematoma intramuscular extenso, é necessária avaliação médica para descartar miosite ossificante traumática — uma calcificação que pode se desenvolver dentro do músculo após hematomas intramusculares significativos.
Posso drenar um hematoma em casa?
Não — nunca tente drenar um hematoma por conta própria, independente do tamanho ou de quanto incomoda. A punção não estéril introduz bactérias diretamente no interior do coágulo e pode transformar um hematoma simples em abscesso — uma infecção que exige internação, antibióticos endovenosos e, frequentemente, drenagem cirúrgica com anestesia. Pequenos e médios hematomas reabsorvem espontaneamente sem intervenção. Hematomas que realmente precisam ser drenados serão identificados e tratados pelo médico, com indicação precisa e em ambiente estéril.
Quanto tempo leva para um hematoma desaparecer?
Depende do volume de sangue extravasado e da profundidade. Equimoses superficiais pequenas desaparecem em 7 a 14 dias. Hematomas de volume médio levam 2 a 4 semanas. Hematomas intramusculares extensos podem demorar 4 a 8 semanas ou mais para reabsorver completamente. A sequência de cores — roxo, verde, amarelo — é um guia visual confiável do progresso da reabsorção. Quando a coloração para de evoluir, a mancha cresce em vez de diminuir, ou não há melhora após 4 semanas, é indicada avaliação médica.
Varizes podem causar hematomas nas pernas?
Sim, de duas formas distintas. Primeiro, a insuficiência venosa crônica avançada eleva cronicamente a pressão venosa nas pernas, fragilizando capilares e vênulas da pele — o que facilita a formação de equimoses com traumas mínimos e explica as manchas escuras (hemossiderina) ao redor do tornozelo em pacientes com insuficiência venosa de longa data. Segundo, varizes de grande calibre e tensas são vulneráveis a rupturas espontâneas ou por trauma leve, podendo causar hematoma extenso ou sangramento externo. O tratamento das varizes, ao eliminar a hipertensão venosa, reduz progressivamente essa fragilidade vascular.
Hematoma pode virar trombose?
Não diretamente — mas existe uma relação indireta importante. Um hematoma volumoso pode comprimir veias adjacentes, dificultando o fluxo venoso e favorecendo a formação de trombo dentro do vaso comprimido. Além disso, trauma extenso com hematoma libera substâncias pró-coagulantes que, em contextos de risco adicional — imobilidade, cirurgia, trombofilia —, podem contribuir para trombose venosa. Por isso fraturas com hematomas extensos, especialmente de quadril, fêmur e pelve, incluem profilaxia antitrombótica como parte padrão do protocolo de tratamento.
🩺 Hematomas frequentes ou equimoses sem explicação? Agende avaliação com o Dr. Luís Dotta
Cirurgião vascular e angiologista com mais de 30 anos de experiência em São Paulo. Especialista em doenças venosas, varizes, insuficiência venosa crônica e hematomas relacionados a procedimentos vasculares e doenças venosas. Doppler vascular realizado no consultório nas três unidades.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
Publicado em março de 2026 · Última revisão: março de 2026 · doutorvarizes.com.br
