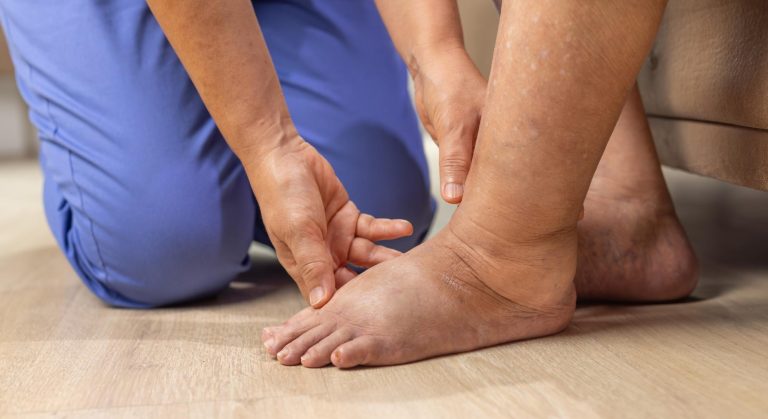
Erisipela: infecção bacteriana grave da pele — como reconhecer, tratar e evitar que volte
Existe uma cena que se repete com frequência no consultório: o paciente chega com a perna visivelmente vermelha, quente, inchada, com aquela vermelhidão de bordas nítidas e bem delimitadas que parece ter sido desenhada na pele, e relata febre alta que começou quase ao mesmo tempo que o quadro na perna. Ele está preocupado — e com razão. Isso é erisipela.
A erisipela é uma infecção bacteriana aguda da pele e do tecido subcutâneo superficial, causada predominantemente pelo Streptococcus pyogenes — o estreptococo beta-hemolítico do grupo A. É uma das infecções de pele mais comuns e mais pesquisadas no Brasil, e não é à toa: a erisipela pode ser grave se não tratada, tem forte tendência a recorrer e pode deixar sequelas crônicas que afetam permanentemente a circulação linfática das pernas.
Como cirurgião vascular com mais de trinta anos de consultório, acompanho de perto a relação entre erisipela e saúde vascular — porque as duas estão profundamente interligadas. Varizes, insuficiência venosa, linfedema e úlceras venosas são portas de entrada para a bactéria e são agravados por episódios repetidos de erisipela. Entender essa relação é essencial para tratar corretamente, prevenir recidivas e evitar que o paciente entre no ciclo vicioso de infecção → dano linfático → nova infecção que tanto compromete a qualidade de vida.
O que é erisipela — definição clínica
A erisipela é uma celulite superficial — uma infecção bacteriana que acomete a derme e o tecido subcutâneo mais superficial, com envolvimento característico dos vasos linfáticos superficiais da pele. Essa predileção pela rede linfática superficial explica a característica clínica mais marcante da erisipela: a borda bem delimitada e elevada que separa nitidamente a pele infectada da pele saudável adjacente — algo que não se vê na celulite profunda, onde as bordas são difusas e mal definidas.
O agente etiológico mais frequente é o Streptococcus pyogenes (estreptococo beta-hemolítico do grupo A), responsável por cerca de 80% dos casos. Outros estreptococos dos grupos B, C e G também podem causar erisipela, especialmente em pacientes idosos, imunocomprometidos ou com insuficiência venosa crônica. O Staphylococcus aureus raramente causa erisipela clássica — está mais associado à celulite profunda e ao abscesso —, mas pode ser o agente em casos pós-cirúrgicos ou em usuários de drogas intravenosas.
| Característica | Erisipela (celulite superficial) | Celulite profunda |
|---|---|---|
| Camada acometida | Derme e subcutâneo superficial + linfáticos dérmicos | Subcutâneo profundo e fáscia superficial |
| Bordas da lesão | Bem delimitadas, elevadas, nítidas — fáceis de marcar com caneta | Difusas, mal definidas, sem borda clara |
| Principal agente | Streptococcus pyogenes (grupo A) | S. aureus, estreptococos, gram-negativos |
| Febre | Alta (38,5°C a 40°C), início abrupto, frequentemente precede o eritema | Variável — pode ser mais insidiosa |
| Pródromo sistêmico | Característico: calafrios, mal-estar, febre antes do eritema | Menos frequente e intenso |
| Resposta a penicilina | Excelente — rápida melhora da febre em 24 a 48 horas | Variável — pode exigir cobertura mais ampla |
Porta de entrada — como a bactéria invade a pele
O Streptococcus pyogenes é um habitante normal da pele e das mucosas em muitas pessoas — o problema começa quando ele encontra uma porta de entrada para os tecidos mais profundos. Qualquer solução de continuidade na pele — qualquer ruptura da barreira epidérmica — pode ser essa porta. É exatamente por isso que a erisipela tem tanta relação com condições que comprometem a integridade da pele nas pernas.
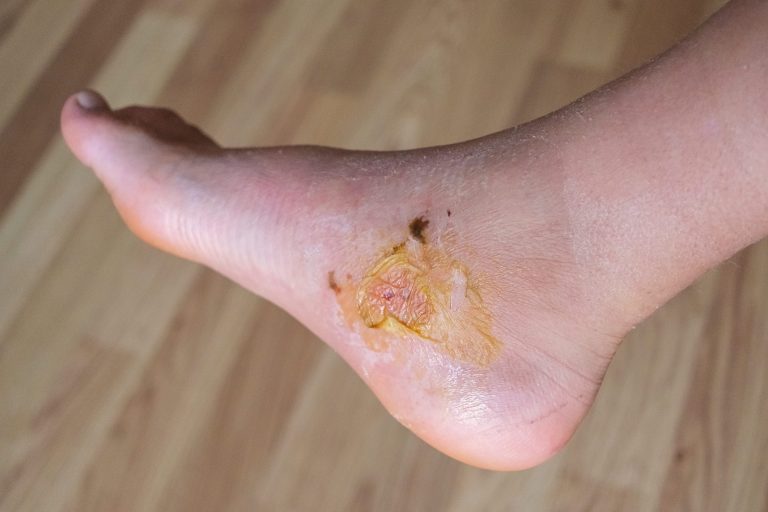
Um detalhe clínico que sempre impressiona meus pacientes quando explico: a porta de entrada é muitas vezes minúscula — quase invisível a olho nu. Uma pequena fissura entre os dedos do pé, causada por micose interdigital, pode desencadear uma erisipela extensa que ocupa toda a perna. Isso acontece porque os linfáticos superficiais transportam a bactéria rapidamente desde o local de entrada para toda a rede linfática dérmica do membro. Por isso, tratar a micose interdigital é medida preventiva fundamental — algo que enfatizo em todo paciente que passou por um episódio de erisipela.
As principais portas de entrada incluem: micose interdigital (tinea pedis) — a mais comum; fissuras e gretas nos calcanhares por pele seca e ressecada; feridas, arranhões e picadas de inseto; úlceras venosas ou arteriais nas pernas; lesões por diabetes (mal perfurante plantar); fissuras ao redor das unhas (paroníquia); e qualquer solução de continuidade em pele com edema crônico ou lipodermatoesclerose. O edema em si — seja venoso ou linfático — compromete a resposta imune local e facilita a colonização bacteriana, tornando a pele edemaciada mais vulnerável mesmo sem lesão visível.
Fatores de risco — quem tem mais chance de desenvolver erisipela
| Fator de risco | Como predispõe à erisipela | Prevalência no grupo |
|---|---|---|
| Linfedema | Proteínas acumuladas no interstício servem de meio de cultura para bactérias; imunidade local comprometida | Muito alto — até 40% dos pacientes com linfedema terão erisipela |
| Insuficiência venosa crônica e varizes | Edema, dermatite ocre e lipodermatoesclerose comprometem a barreira cutânea | Alto — especialmente com úlceras ativas |
| Diabetes mellitus | Neuropatia reduz sensibilidade a lesões; hiperglicemia compromete a função dos neutrófilos | Alto — resposta ao tratamento mais lenta |
| Obesidade | Edema linfático de baixo grau, dobras cutâneas úmidas, hipertensão venosa crônica | Moderado a alto |
| Micose interdigital (tinea pedis) | Fissuras entre os dedos servem de porta de entrada direta | Presente em até 70% dos casos de erisipela nos membros inferiores |
| Imunodeficiência | HIV, corticoterapia prolongada, quimioterapia, transplante — resposta imune comprometida | Alto — quadros mais graves e de difícil tratamento |
| Episódio anterior de erisipela | Dano linfático residual de episódios anteriores facilita novos episódios | Muito alto — 30 a 50% de recidiva em 3 anos sem prevenção |
| Doença arterial periférica | Isquemia reduz a defesa imune tecidual e a perfusão local de antibióticos | Moderado — pior prognóstico de cicatrização |
Sintomas da erisipela — o quadro clínico característico
A erisipela tem uma apresentação clínica bastante característica que, na maioria dos casos, permite o diagnóstico sem necessidade de exames complementares. O cirurgião que conhece bem a doença reconhece o padrão rapidamente — mas é importante conhecer os detalhes para não confundir com outras condições que se parecem com erisipela mas têm tratamento diferente.
Pródromo sistêmico — o aviso antes do vermelho
Diferente de muitas infecções de pele que começam silenciosamente, a erisipela frequentemente anuncia sua chegada com sintomas sistêmicos antes mesmo que o quadro cutâneo esteja completamente estabelecido. Nas 12 a 48 horas que precedem a vermelhidão típica, o paciente pode apresentar:
- Febre alta — 38,5°C a 40°C — de início súbito e intenso
- Calafrios intensos com tremores — reflexo da bacteremia inicial transitória
- Mal-estar geral marcante, prostração, sensação de “estar gripado”
- Náuseas, cefaleia e, às vezes, vômitos
- Dor ou sensação de tensão na perna afetada, antes mesmo que a vermelhidão apareça — sintoma que pode se confundir com dor nas pernas de origem vascular
Esse pródromo sistêmico precoce é uma das características que distingue a erisipela de outras dermatoses inflamatórias não infecciosas — na dermatite de contato ou na tromboflebite superficial, por exemplo, a febre alta de início abrupto não é o padrão esperado.
A placa eritematosa — o que observar no exame
A lesão cutânea característica da erisipela é uma placa eritematosa — área de pele vermelha, quente, tensa e brilhante. Suas características clínicas são:
- Borda bem delimitada e elevada: a transição entre a pele infectada e a pele normal é abrupta e palpável — é possível sentir ao toque uma pequena elevação na borda da placa. Essa nitidez das bordas é o principal elemento que distingue a erisipela da celulite profunda
- Coloração vermelho-vivo a vermelho-salmão: o eritema é intenso e uniforme dentro da placa; pressionar com o dedo faz a pele empalidecer transitoriamente (diferente das petéquias, que não empalidecem)
- Calor local marcante: claramente perceptível ao tocar a área afetada em comparação com a perna contralateral
- Edema tenso: a pele sobre a placa fica tensa, brilhante, às vezes com aspecto de “casca de laranja” pela inflamação dos linfáticos dérmicos
- Dor à palpação: a área afetada é dolorosa ao toque, especialmente nas bordas onde a inflamação é mais ativa
- Expansão progressiva: sem tratamento, a placa cresce em extensão — às vezes rapidamente, ocupando mais da perna em horas
Um recurso simples e útil que uso no acompanhamento é marcar com caneta permanente as bordas da placa na primeira avaliação — com data e hora. Isso permite verificar objetivamente na reavaliação de 24 a 48 horas se a infecção está progredindo ou regredindo com o antibiótico. Se a placa avança além das marcas, indica falha terapêutica e necessidade de mudança na conduta.
Formas clínicas especiais
- Erisipela bolhosa: vesículas e bolhas se formam dentro da placa eritematosa, contendo líquido seroso ou serossanguinolento. Indica infecção mais intensa com destruição da epiderme pela toxina estreptocócica. Não é necessariamente mais grave se tratada precocemente, mas exige cuidados adicionais no manejo local das bolhas para evitar sobreinfecção
- Erisipela hemorrágica: petéquias e equimoses aparecem dentro da placa — reflexo de vasculite local e maior comprometimento dos vasos dérmicos. Indica quadro mais grave e exige avaliação mais cuidadosa da evolução
- Erisipela recidivante: definida como três ou mais episódios no mesmo membro. O dano linfático acumulado a cada episódio cria um círculo vicioso — linfedema progressivo → porta de entrada mais fácil → novo episódio. Esses pacientes frequentemente necessitam de profilaxia antibiótica de longo prazo
- Erisipela em linfedema: quadro particularmente desafiador, pois o linfedema já compromete a resposta imune local. A infecção tende a ser mais extensa e de resolução mais lenta, e cada episódio piora o linfedema subjacente, exigindo tratamento mais prolongado e seguimento rigoroso
Linfangite — a infecção que sobe pelo linfático
A linfangite é a inflamação aguda dos vasos linfáticos, quase sempre causada pela mesma bactéria da erisipela — o Streptococcus pyogenes — que, após entrar pela porta de entrada na pele, dissemina-se pelos linfáticos em direção aos linfonodos regionais. Clinicamente, a linfangite se manifesta de forma muito característica: linhas ou estrias vermelhas que partem do foco da infecção e sobem pelo membro em direção à virilha (ou à axila, no membro superior), seguindo o trajeto dos vasos linfáticos superficiais.
Essa aparência de “trilha vermelha subindo pela perna” é inconfundível e gerou, culturalmente, a crença popular de que “quando a linha vermelha chega ao coração, a pessoa morre”. Embora a morte por linfangite não aconteça exatamente dessa forma, a crença popular reflete uma verdade clínica importante: a linfangite representa disseminação ativa da infecção para os linfonodos regionais e pode evoluir para bacteremia e sepse se não tratada rapidamente.
Na prática clínica, erisipela e linfangite frequentemente coexistem no mesmo paciente — a infecção começa na pele (erisipela) e se propaga pelos linfáticos (linfangite). O tratamento é o mesmo antibiótico, mas a presença de linfangite com estrias ascendentes extensas até a virilha aumenta a urgência do início da antibioticoterapia e, muitas vezes, indica a necessidade de tratamento intravenoso hospitalar em vez de antibiótico oral ambulatorial.
| Característica | Erisipela | Linfangite |
|---|---|---|
| Aparência clínica | Placa eritematosa com borda bem delimitada e elevada | Estrias vermelhas lineares seguindo o trajeto dos linfáticos — “linha vermelha subindo” |
| Localização | Área da pele onde a bactéria invadiu — tipicamente perna, pé ou tornozelo | Trajeto entre a porta de entrada e os linfonodos regionais (virilha ou axila) |
| Agente mais comum | Streptococcus pyogenes (grupo A) | Streptococcus pyogenes — mesma bactéria propagando-se pelos linfáticos |
| Linfonodomegalia regional | Pode ocorrer nos linfonodos inguinais como resposta imune | Quase sempre presente — linfonodos da virilha aumentados e dolorosos |
| Urgência de tratamento | Alta — iniciar antibiótico o quanto antes | Muito alta — risco de bacteremia e sepse se não tratada rapidamente |
| Tratamento | Penicilina ou amoxicilina (leve/moderado) ou penicilina IV (grave) | Mesmo antibiótico — avaliar necessidade de IV hospitalar com urgência |
Diagnóstico — clínico e laboratorial
Diagnóstico clínico — suficiente na maioria dos casos
O diagnóstico da erisipela é eminentemente clínico na maioria dos casos. A tríade clássica — placa eritematosa com borda bem delimitada + febre alta de início abrupto + porta de entrada identificável na perna — é suficiente para o diagnóstico e início do tratamento. Hemocultura, swab de pele e outros exames raramente alteram a conduta inicial, pois o agente e o tratamento de primeira escolha são conhecidos na grande maioria dos casos.
Exames complementares — quando e quais solicitar
| Exame | Quando solicitar | O que esperar encontrar |
|---|---|---|
| Hemograma completo | Rotina em todos os casos moderados a graves | Leucocitose com neutrofilia e desvio à esquerda — confirma infecção bacteriana aguda. Leucopenia em paciente séptico é sinal de mau prognóstico |
| PCR e/ou procalcitonina | Avaliação de gravidade e monitorização da resposta ao tratamento | Elevados no início — queda progressiva confirma resposta adequada ao antibiótico |
| Função renal e eletrólitos | Todos os pacientes com internação indicada; ajuste de dose de antibiótico | Avalia comprometimento sistêmico e orienta doses seguras de penicilina |
| Hemocultura | Casos graves com suspeita de bacteremia — sepse, paciente muito tóxico, imunossuprimido | Positiva em apenas 2 a 4% dos casos — mas quando positiva, orienta cobertura antibiótica específica |
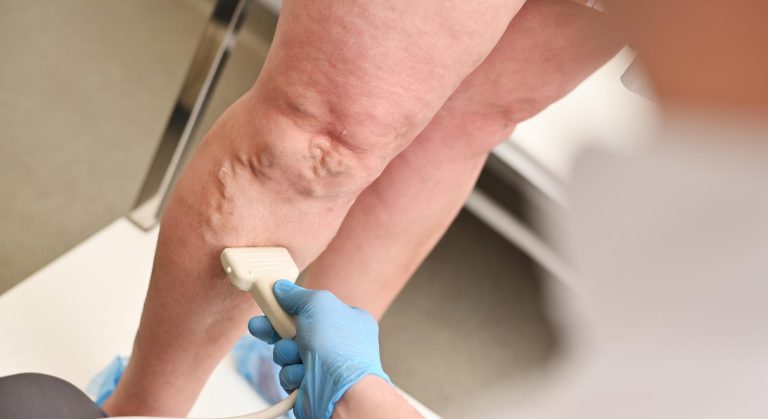
| Doppler venoso | Dúvida diagnóstica com TVP; inchaço muito expressivo e desproporcional ao eritema | Descarta trombose venosa profunda associada; identifica coleção de abscesso profundo |
| Tomografia computadorizada | Suspeita de fasciíte necrosante — emergência cirúrgica | Espessamento fascial, gás nos tecidos (muito sugestivo), coleções profundas |
Diagnóstico diferencial — condições que se parecem com erisipela
Algumas condições podem imitar o quadro da erisipela e levam a erros diagnósticos. As mais importantes são:
- Celulite profunda: bordas difusas e mal definidas (ao contrário da erisipela); febre geralmente menos intensa no início; não há o pródromo sistêmico precoce tão característico; resposta ao antibiótico mais variável
- Trombose venosa profunda (TVP): inchaço difuso do membro, dor à palpação do trajeto das veias profundas — sem eritema delimitado típico; exige doppler venoso urgente para diferenciação
- Tromboflebite superficial: vermelhidão linear seguindo o trajeto de uma variz, com cordão endurecido palpável — não há febre alta tipicamente; borda difusa sem elevação
- Dermatite de contato: vermelhidão e edema, mas sem febre alta precoce, sem cordão ou bordas elevadas; geralmente há histórico de exposição a alérgeno ou irritante; melhora com corticoide tópico e não com antibiótico
- Gota aguda: articulação vermelha, quente e muito dolorosa — pode simular erisipela periarticular; diagnóstico confirmado por ácido úrico sérico e punção articular
- Fasciíte necrosante: evolução muito rápida e dramática; dor desproporcional ao aspecto cutâneo; crepitação ao palpar (gás nos tecidos); necrose cutânea precoce; emergência cirúrgica — mortalidade elevada mesmo com tratamento
Tratamento da erisipela — antibiótico certo, dose certa, tempo certo
Antibioticoterapia por gravidade
O tratamento da erisipela baseia-se em três pilares: antibiótico ativo contra o Streptococcus pyogenes, medidas de suporte local para reduzir a inflamação e facilitar a recuperação, e identificação e tratamento da porta de entrada para prevenir recidivas. O início precoce do antibiótico é fundamental — quanto antes, menor o risco de progressão, complicações e sequelas linfáticas.
| Gravidade | Critérios clínicos | Antibiótico de escolha | Duração |
|---|---|---|---|
| Leve a moderada — ambulatorial | Paciente sem comorbidades graves, placa não extensa, febre controlável, sem sinais de sepse ou progressão rápida | Amoxicilina 500 mg VO a cada 8 horas OU penicilina V 500 mg VO a cada 6 horas. Alergia à penicilina: clindamicina 300–450 mg VO a cada 6–8 horas | 10 a 14 dias — manter mesmo com melhora clínica precoce |
| Moderada a grave — internação | Diabético, imunossuprimido, idoso frágil, placa extensa (> 1/3 do membro), progressão rápida, sinais de toxemia, linfangite extensa até a virilha | Penicilina cristalina 2 a 4 milhões UI IV a cada 4–6 horas OU ampicilina 1–2 g IV a cada 6 horas | Mínimo 5 a 7 dias IV, depois completar via oral até 14 dias total |
| Suspeita de S. aureus (pós-cirúrgico, usuário de drogas IV) | Ausência de variz evidente, contexto clínico sugestivo, abscesso associado | Oxacilina 2 g IV a cada 4 horas (MSSA) OU vancomicina 15–20 mg/kg IV a cada 12 horas (MRSA suspeito) | 14 dias ou conforme evolução |
| Fasciíte necrosante — emergência | Progressão muito rápida, dor desproporcional, crepitação, necrose cutânea, toxemia grave | Penicilina G + clindamicina (inibe produção de toxinas) + cirurgia de desbridamento urgente | Prolongada — conforme extensão e evolução cirúrgica |
Um equívoco que vejo com alguma frequência é a suspensão precoce do antibiótico assim que a febre cede e a vermelhidão começa a melhorar — geralmente no 3º ou 4º dia. Isso é um erro importante. A febre cede rapidamente com o antibiótico — geralmente em 24 a 48 horas —, mas o eritema e o edema locais continuam por mais tempo, não por falha do antibiótico, mas pela resolução mais lenta da reação inflamatória tecidual. A bactéria foi eliminada, mas a inflamação precisa de dias adicionais para se resolver. Suspender o antibiótico antes do tempo aumenta o risco de recidiva e de seleção de cepas resistentes.
Medidas de suporte local
- Elevação do membro afetado: elevar a perna acima do nível do coração por períodos regulares ao longo do dia — reduz o edema, melhora a perfusão local e alivia a dor. Uma das medidas mais simples e mais eficazes
- Repouso relativo nas primeiras 48 a 72 horas: não é necessário repouso absoluto, mas reduzir o tempo em pé e evitar esforços intensos melhora a evolução inicial
- Hidratação adequada: febre alta causa perda de líquidos — manter boa ingestão hídrica para evitar desidratação, que piora a viscosidade sanguínea e prejudica a circulação local
- Tratamento ativo da porta de entrada: tratar a micose interdigital com antifúngico tópico, feridas com curativos adequados e úlceras com manejo especializado — sem isso, a recidiva é quase certa
- Não romper bolhas por conta própria: em casos de erisipela bolhosa, não rompa as bolhas em casa — aumenta o risco de sobreinfecção. O médico pode realizar a drenagem em condições de assepsia quando necessário
- Antitérmicos e analgésicos: paracetamol ou dipirona para controle da febre e da dor. Evitar AINEs nas primeiras 48 horas em pacientes com suspeita de fasciíte necrosante — podem mascarar sinais de progressão e piora
Sequelas e complicações da erisipela
Linfedema secundário — a complicação mais frequente e mais grave
Esta é, sem dúvida, a complicação que mais me preocupa como cirurgião vascular especializado em doenças venosas e linfáticas. Cada episódio de erisipela causa destruição de vasos linfáticos dérmicos — processo inflamatório e cicatricial que compromete progressivamente a capacidade de drenagem linfática do membro afetado. Com episódios repetidos, o dano acumula até que a capacidade de drenagem é superada pelo volume de linfa produzida — e o linfedema se instala de forma permanente.
O linfedema pós-erisipela é crônico, progressivo e sem cura definitiva. O membro fica permanentemente aumentado de volume, a pele engrossa e fibrosa — hiperqueratose, papilomatose, aspecto de “casca de laranja” — e o paciente entra em um ciclo vicioso que é difícil de romper: linfedema → nova porta de entrada mais fácil → nova erisipela → mais dano linfático → linfedema pior → nova erisipela. Quebrar esse ciclo é o objetivo central do tratamento de longo prazo desses pacientes.
O tratamento do linfedema instalado envolve drenagem linfática manual especializada, uso contínuo de meias de compressão de alta compressão, cuidados intensivos com a pele para evitar novas portas de entrada, e — nos casos com episódios frequentes — profilaxia antibiótica de longo prazo.
Outras complicações
- Fasciíte necrosante: complicação rara mas potencialmente fatal — infecção bacteriana que destrói a fáscia muscular e o tecido subcutâneo profundo, geralmente por sinergismo entre estreptococos e bactérias anaeróbias. Mortalidade elevada mesmo com cirurgia precoce e agressiva
- Sepse e choque séptico: disseminação hematogênica da bactéria — mais frequente em imunossuprimidos, diabéticos e idosos. Exige internação em UTI e antibioticoterapia intravenosa intensiva
- Abscesso: coleção purulenta localizada dentro ou adjacente à área de erisipela — especialmente em erisipela por S. aureus. Exige drenagem cirúrgica em ambiente estéril
- Tromboflebite superficial associada: inflamação de veia superficial adjacente à área de erisipela — tratamento conforme protocolo de flebite, com anti-inflamatórios e compressão
- Glomerulonefrite pós-estreptocócica: complicação imunológica renal que pode ocorrer 1 a 3 semanas após erisipela por certas cepas nefritogênicas de S. pyogenes — mais comum em crianças. Manifesta-se com hematúria, proteinúria e edema. Monitorização da função renal após episódio grave é prudente
Prevenção da erisipela recidivante — o que realmente funciona
A prevenção de recidivas é tão importante quanto o tratamento do episódio agudo — especialmente porque cada episódio piora progressivamente o linfedema e reduz a qualidade de vida. A taxa de recidiva sem medidas preventivas é de 30 a 50% em 3 anos — um número alto que justifica investimento sério nas medidas abaixo.
Controle de fatores de risco e cuidados com a pele
- Tratamento rigoroso da micose interdigital: antifúngico tópico — terbinafina, clotrimazol — aplicado regularmente entre os dedos dos pés. Inclusive como prevenção mesmo sem micose ativa, pois a umidade persistente nessa região favorece o ressurgimento
- Hidratação diária da pele das pernas: pele bem hidratada tem barreira epidérmica mais íntegra. Usar emoliente ou creme hidratante diariamente, especialmente nas regiões mais secas e com tendência a fissurar — calcanhares, tornozelos, região pré-tibial
- Cuidado meticuloso com feridas e lesões: qualquer lesão na pele das pernas deve ser tratada imediatamente — curativo adequado, antisséptico e, se necessário, avaliação médica. Não subestime pequenos arranhões ou picadas em pacientes com linfedema ou insuficiência venosa
- Controle do edema com compressão: meia de compressão elástica em pacientes com insuficiência venosa ou linfedema — reduz o acúmulo de líquido intersticial que favorece o crescimento bacteriano e compromete a imunidade local
- Tratamento das varizes: eliminar as veias insuficientes que causam hipertensão venosa crônica, edema e alterações tróficas da pele — reduz diretamente o risco de novos episódios de erisipela
- Higiene rigorosa dos pés: lavar e secar bem entre os dedos diariamente, cortar unhas corretamente e em linha reta, usar calçados adequados que não causem lesões
- Controle do diabetes e do peso corporal: melhora a resposta imune local e reduz o edema linfático crônico
Profilaxia antibiótica de longo prazo
Para pacientes com 3 ou mais episódios de erisipela no mesmo membro, as diretrizes internacionais (IDSA, EADV) recomendam profilaxia antibiótica de longo prazo. O esquema mais utilizado e com melhor evidência é a penicilina benzatina 1,2 milhões de unidades intramuscular a cada 21 dias, por no mínimo 12 meses — e indefinidamente em pacientes com linfedema estabelecido, pois a interrupção frequentemente resulta em retorno das recidivas.
Para pacientes que não toleram injeções ou têm alergia documentada à penicilina, a amoxicilina 500 mg oral uma vez ao dia é alternativa razoável, embora com menor evidência de eficácia na literatura. A decisão de iniciar profilaxia e por quanto tempo mantê-la deve ser tomada pelo médico em conjunto com o paciente, considerando o histórico de episódios, a presença de linfedema e a adesão ao tratamento.
Perguntas frequentes sobre erisipela e linfangite
Erisipela é contagiosa?
A erisipela não é considerada contagiosa de pessoa para pessoa em condições normais de convívio. O Streptococcus pyogenes está presente na pele e mucosas de muitas pessoas saudáveis sem causar doença — a infecção ocorre quando a bactéria encontra uma porta de entrada em um indivíduo predisposto. O contato social normal, incluindo morar com um paciente com erisipela, não representa risco de contágio. Cuidados básicos de higiene das mãos são suficientes para profissionais de saúde no manejo desses pacientes.
Quanto tempo leva para a erisipela curar?
Com tratamento antibiótico adequado iniciado precocemente, a febre costuma ceder em 24 a 48 horas. O eritema e o edema locais demoram mais — geralmente 7 a 14 dias para resolução significativa, podendo persistir em menor intensidade por 2 a 3 semanas. Em pacientes com linfedema, insuficiência venosa grave ou diabetes, a resolução pode ser mais lenta. O antibiótico deve ser mantido pelo tempo prescrito — geralmente 10 a 14 dias — mesmo que os sintomas melhorem antes. Interrupção precoce aumenta o risco de recidiva.
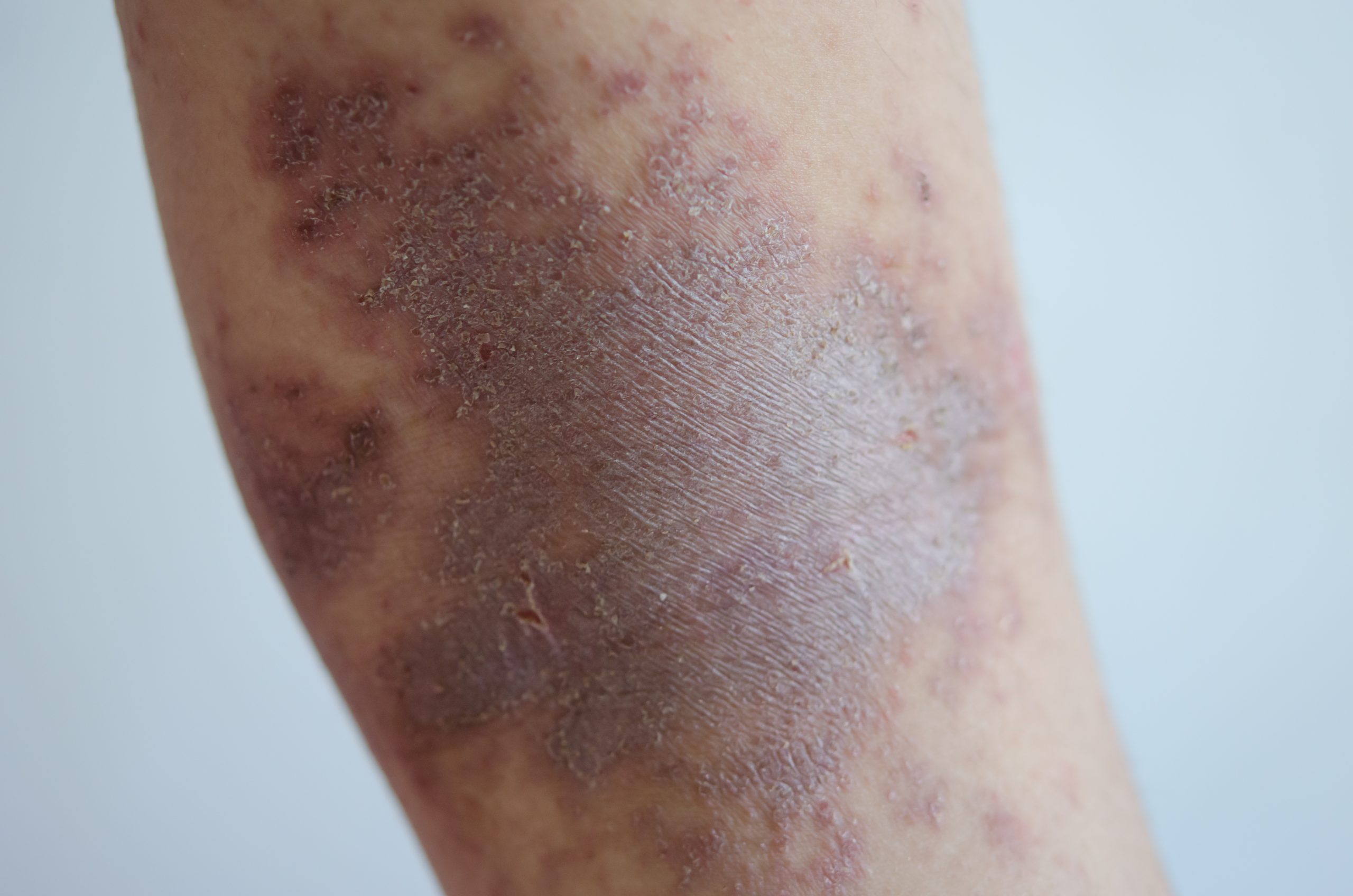
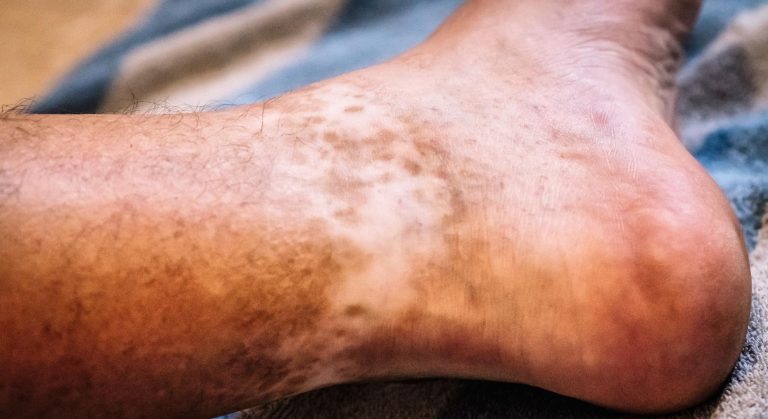
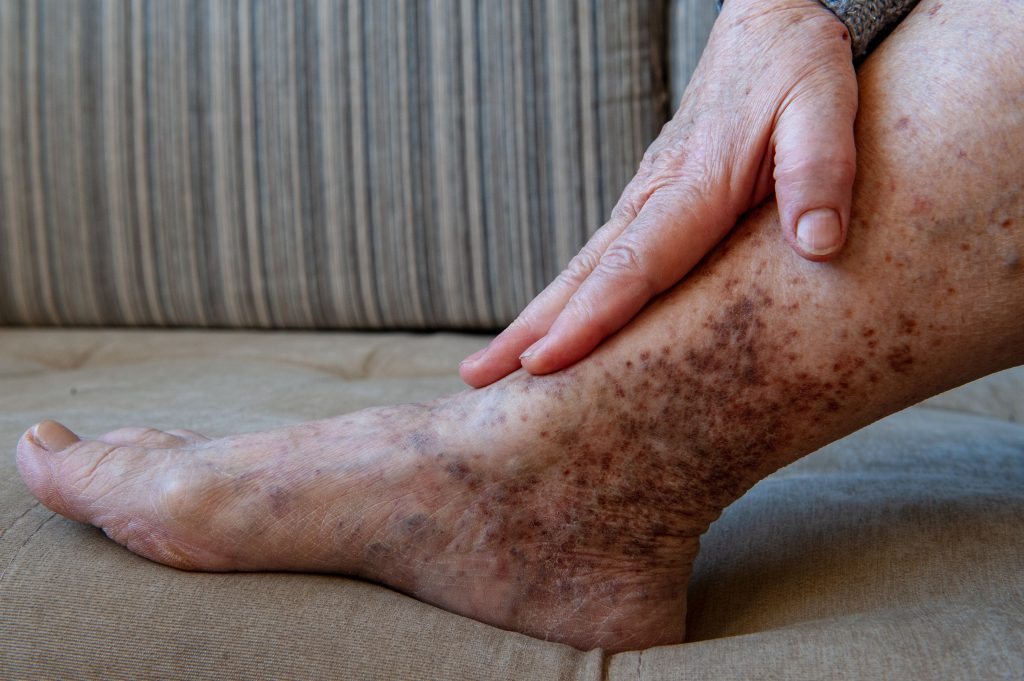
A pele fica com manchas depois da erisipela?
Sim — é muito comum que a pele da área afetada fique com hiperpigmentação (manchas amarronzadas ou acastanhadas) por semanas a meses após a resolução do episódio. Essas manchas são causadas pelo extravasamento de hemoglobina durante a inflamação intensa e pela deposição de hemossiderina nos tecidos — o mesmo mecanismo que causa o escurecimento da pele em insuficiência venosa crônica. Na maioria dos casos, as manchas clareiam progressivamente com o tempo. Em pacientes com episódios repetidos e linfedema estabelecido, a pigmentação pode ser permanente. Fotoproteção da área e hidratação adequada ajudam na recuperação da coloração normal da pele.
Posso tratar erisipela em casa com antibiótico oral?
Depende da gravidade do quadro. Casos leves a moderados em adultos saudáveis, sem sinais de sepse, sem diabetes ou imunossupressão, com placa não muito extensa e febre controlável — podem ser tratados ambulatorialmente com antibiótico oral, repouso, elevação do membro e retorno médico em 48 a 72 horas para avaliação da resposta. Casos com febre muito alta, progressão rápida, sinais de toxemia, paciente diabético ou imunossuprimido, placa muito extensa ou em áreas de risco — indicam internação hospitalar para antibiótico intravenoso. A decisão deve ser sempre do médico, após avaliação presencial — não do próprio paciente.
Qual a relação entre erisipela e varizes?
A relação é dupla e clinicamente muito relevante. Primeiro: varizes e insuficiência venosa crônica geram edema, dermatite ocre, lipodermatoesclerose e comprometimento da barreira cutânea — favorecendo a entrada da bactéria e o desenvolvimento de erisipela. Segundo: a erisipela causa dano progressivo aos vasos linfáticos dérmicos — e o linfedema resultante piora a insuficiência venosa e cria um ambiente ainda mais propício para novos episódios. Por isso, o tratamento definitivo das varizes após a resolução da erisipela é recomendado como medida de prevenção de recidivas. Essa é exatamente a abordagem que realizo com meus pacientes no consultório.
Erisipela e linfangite são a mesma coisa?
Não — mas frequentemente coexistem. A erisipela é a infecção da pele com envolvimento dos linfáticos dérmicos superficiais, manifestando-se como placa vermelha com borda delimitada. A linfangite é a progressão da infecção para os vasos linfáticos maiores que drenam o membro, manifestando-se como estrias vermelhas que sobem pela perna em direção à virilha. A linfangite indica disseminação mais avançada da infecção e aumenta o risco de bacteremia e sepse — portanto, a presença de estrias ascendentes extensas eleva a urgência do tratamento e muitas vezes indica necessidade de antibiótico intravenoso hospitalar.
Veja Mais
Aprofunde seu conhecimento sobre saúde vascular com outros artigos do Dr. Luís Dotta
DOENÇAS VASCULARES
Flebite: o que é, sintomas, causas, tratamento e riscos
Entenda a diferença entre flebite superficial e trombose venosa profunda, quando fazer doppler e como tratar corretamente.
TROMBOSE
Trombose nas Pernas: sintomas, diagnóstico e tratamento
A trombose venosa profunda pode ser silenciosa e fatal. Saiba identificar os sinais de alerta e quando buscar atendimento urgente.
SINTOMAS
Dor nas Pernas: causas, tipos e quando consultar
Dor nas pernas pode ser varizes, trombose ou doença arterial. Saiba identificar os sinais de urgência e quando buscar um cirurgião vascular.
🩺 Teve erisipela nas pernas ou tem varizes com edema? Agende avaliação com o Dr. Luís Dotta
Cirurgião vascular e angiologista com mais de 30 anos de experiência em São Paulo. Especialista em doenças venosas, linfedema, varizes e prevenção de erisipela recidivante. Doppler vascular disponível nas três unidades para avaliação completa.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
Publicado em março de 2026 · Última revisão: março de 2026 · doutorvarizes.com.br