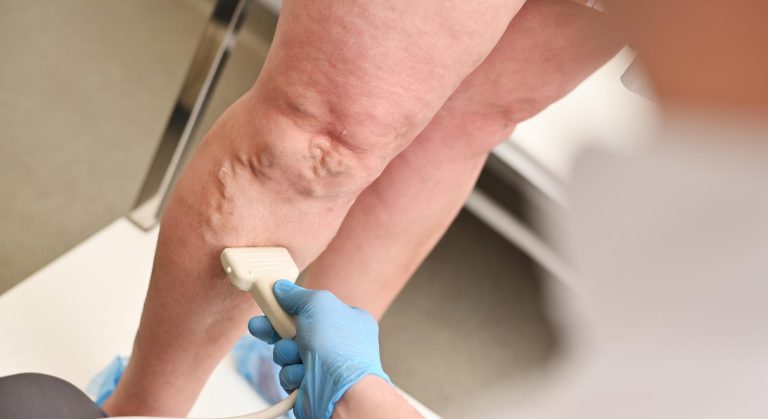
Inchaço nas Pernas: causas, sinais de alerta e quando consultar um médico vascular
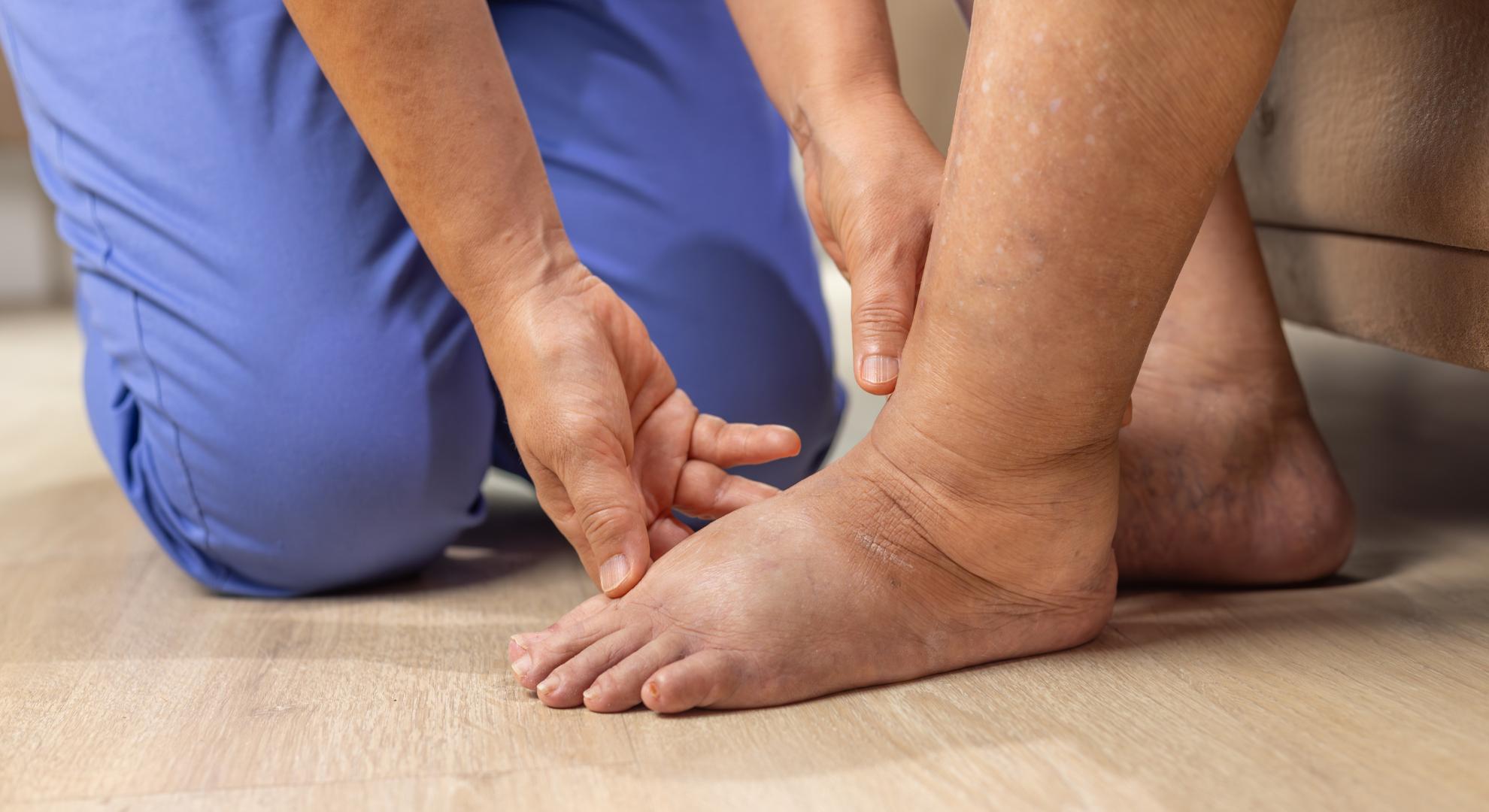
Com mais de trinta anos atendendo pacientes no consultório de cirurgia vascular em São Paulo, posso dizer que o inchaço nas pernas é uma das queixas que mais chegam até mim — e também uma das mais subestimadas. A maioria das pessoas espera semanas, às vezes meses, antes de buscar avaliação. Ficam tentando mudar a alimentação, usando meias por conta própria, colocando o pé para cima. Às vezes funciona. Mas às vezes o inchaço é o sinal de algo que não pode esperar.
Se as suas pernas incham com frequência, se o inchaço piora ao longo do dia, se uma perna inchou mais do que a outra de repente — este artigo vai te ajudar a entender o que está acontecendo e o que fazer.
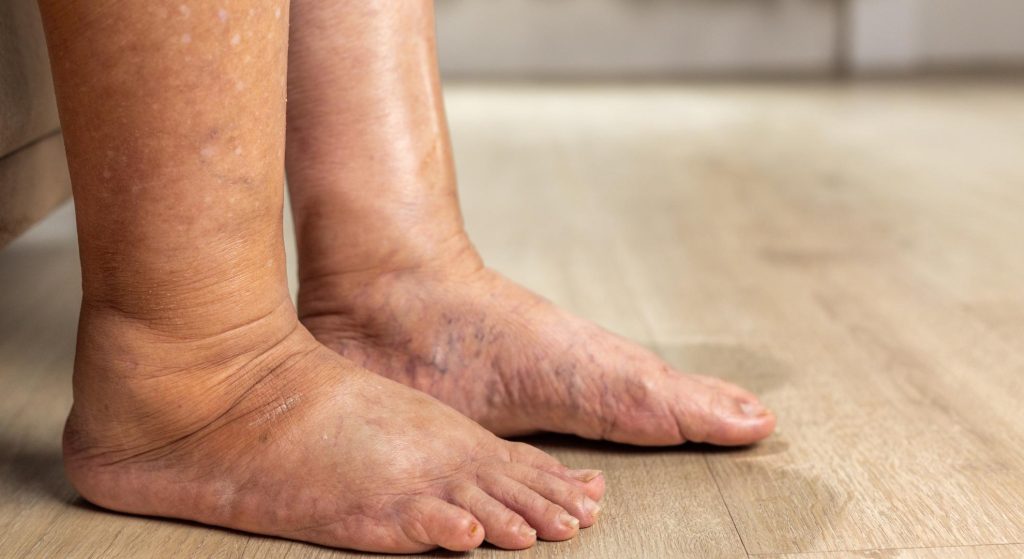
O que é o inchaço nas pernas (edema)?
O inchaço nas pernas tem um nome técnico: edema. Ele acontece quando líquido em excesso se acumula nos tecidos dos membros inferiores — geralmente no espaço entre as células, chamado de espaço intersticial.
Pense assim: o corpo é como um sistema hidráulico. O coração bombeia sangue pelas artérias até os tecidos, e esse líquido precisa retornar pelas veias e pelos vasos linfáticos. Quando qualquer parte desse sistema falha — veias enfraquecidas, coração sobrecarregado, rins que não filtram direito, vasos linfáticos bloqueados — o líquido fica represado. E onde ele se acumula primeiro? Nas partes mais baixas do corpo, puxadas pela gravidade: as pernas, tornozelos e pés.
O edema pode ser leve (apenas uma sensação de peso ao final do dia) ou grave (pernas visivelmente inchadas, pele esticada, dificuldade para caminhar). E pode ter causas benignas e passageiras — ou indicar doenças sérias que precisam de avaliação imediata.
Quais são as causas do inchaço nas pernas?
Essa é a pergunta central — e também a mais complexa. O inchaço nas pernas tem mais de dez causas diferentes, e identificar a correta é fundamental para o tratamento certo. Vou organizar por sistemas do corpo, como costumo fazer no consultório.
1. Causas venosas — as mais comuns no consultório vascular
Insuficiência venosa crônica: é a causa mais frequente de inchaço nas pernas que vejo na prática. As veias das pernas têm válvulas internas que empurram o sangue de volta para o coração. Quando essas válvulas enfraquecem — por genética, gravidez, obesidade ou longos períodos em pé — o sangue reflui e se acumula nas pernas. O resultado é aquele inchaço que piora ao final do dia e melhora depois de uma noite de repouso. Varizes são a manifestação mais visível da insuficiência venosa, mas o edema pode existir mesmo antes das varizes aparecerem.
Trombose venosa profunda (TVP): quando um coágulo se forma dentro de uma veia profunda da perna, ele obstrui o fluxo de retorno do sangue. O resultado é inchaço agudo, geralmente em uma perna só, muitas vezes acompanhado de dor, vermelhidão e calor local. A trombose venosa profunda é uma emergência vascular — o risco é o coágulo se deslocar e atingir os pulmões (embolia pulmonar). Não ignore inchaço súbito e assimétrico numa perna.
Flebite (tromboflebite superficial): inflamação de uma veia superficial, geralmente associada às varizes. Provoca endurecimento, dor e inchaço localizado ao longo do trajeto da veia. A flebite raramente é uma emergência, mas precisa de avaliação médica — especialmente para descartar extensão para o sistema venoso profundo.
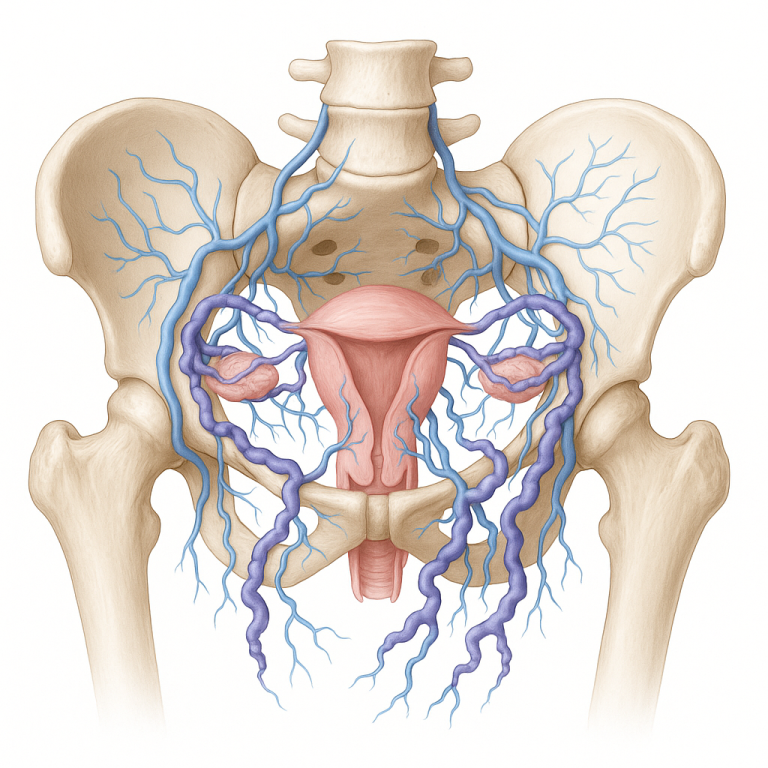
2. Causas linfáticas
Linfedema: ocorre quando os vasos linfáticos não conseguem drenar adequadamente o excesso de líquido dos tecidos. Pode ser primário (de causa genética ou congênita) ou secundário — após cirurgias com remoção de linfonodos (como no tratamento do câncer de mama), infecções repetidas como a erisipela, ou filariose. O linfedema costuma ser progressivo e não melhora completamente com o repouso — ao contrário do edema venoso.
3. Causas cardíacas
Insuficiência cardíaca congestiva: quando o coração perde eficiência para bombear o sangue, ocorre represamento de líquido — especialmente nos pulmões e nas pernas. O edema cardíaco costuma ser bilateral (as duas pernas), progressivo, e frequentemente acompanhado de falta de ar, cansaço excessivo e necessidade de dormir com muitos travesseiros. É uma das causas mais sérias de inchaço nas pernas e exige acompanhamento cardiológico urgente.
4. Causas renais
Os rins controlam o equilíbrio de líquidos e proteínas no organismo. Doenças renais — como a síndrome nefrótica ou a insuficiência renal crônica — reduzem a albumina circulante (proteína que “segura” o líquido dentro dos vasos). Com menos albumina, o líquido vaza para os tecidos, gerando edema bilateral, que também pode afetar o rosto, os olhos e o abdômen. Exames de urina e sangue identificam esse padrão.
5. Causas hepáticas
O fígado produz albumina e processa proteínas circulantes. Na cirrose e na insuficiência hepática, essa produção cai, resultando em edema — geralmente acompanhado de acúmulo de líquido no abdômen (ascite) e outros sinais de comprometimento hepático.
6. Causas endócrinas e metabólicas
Hipotireoidismo: a deficiência do hormônio tireoidiano pode causar um tipo especial de edema chamado mixedema — caracterizado por inchaço firme, não depressível, que não cede ao repouso. Geralmente acompanhado de ganho de peso, cansaço, pele ressecada e intolerância ao frio. Exame de TSH fecha o diagnóstico.
7. Medicamentos que causam inchaço nas pernas
Vários medicamentos de uso comum têm o edema como efeito adverso. Os mais frequentes que vejo associados ao inchaço nas pernas são:
- Bloqueadores de canal de cálcio (amlodipina, nifedipina) — usados para pressão alta
- Anti-inflamatórios não esteroidais (ibuprofeno, naproxeno) — usados por tempo prolongado
- Corticoides (prednisona, dexametasona)
- Hormônios — anticoncepcionais e terapia de reposição hormonal
- Alguns antidiabéticos (glitazonas)
Se você iniciou um desses medicamentos e logo depois percebeu inchaço nas pernas, mencione isso ao seu médico. Em muitos casos é possível ajustar a dose ou trocar por uma alternativa.
8. Causas situacionais — o edema benigno
Nem todo inchaço nas pernas indica doença. Existem situações comuns que provocam edema passageiro e sem significado grave:
- Longos períodos sentado (viagens aéreas, trabalho em escritório)
- Longos períodos em pé (profissionais da saúde, cozinheiros, vendedores)
- Calor intenso — os vasos se dilatam e permitem maior extravasamento de líquido
- Período pré-menstrual — retenção hormonal de sódio e água
- Gravidez — especialmente no terceiro trimestre
- Alimentação muito salgada — excesso de sódio favorece a retenção hídrica
Nesses casos, o inchaço costuma ser leve, bilateral, melhora com repouso e elevação das pernas, e não vem acompanhado de outros sintomas. Ainda assim, se for frequente ou intenso, merece avaliação.
Tipos de inchaço nas pernas: como o médico diferencia as causas
No exame físico do consultório, uma das primeiras coisas que faço é pressionar com o dedo a região inchada por cerca de 5 segundos e depois soltar. Essa manobra simples — chamada de sinal do godet — já dá uma informação valiosa: se ficar uma marca (um “poço”) após a pressão, chamamos de edema depressível ou com cacifo, típico de causas venosas, cardíacas e renais. Se a pele retornar imediatamente, sem deixar marca, pode ser linfedema ou mixedema do hipotireoidismo.
| Característica do inchaço | Sugere |
|---|---|
| Bilateral, piora ao final do dia, melhora com repouso | Insuficiência venosa crônica, causa cardíaca, medicamento |
| Unilateral, início súbito, dor e vermelhidão associadas | Trombose venosa profunda — avaliar com urgência |
| Bilateral, não melhora com repouso, não deixa marca ao pressionar | Linfedema, hipotireoidismo (mixedema) |
| Bilateral, com inchaço no rosto e ao redor dos olhos | Doença renal (síndrome nefrótica) |
| Bilateral, com falta de ar e cansaço associados | Insuficiência cardíaca — avaliação cardiológica urgente |
| Bilateral, com abdômen inchado e icterícia | Doença hepática |
| Após início de novo medicamento | Efeito adverso medicamentoso |
| Perna vermelha, quente, com endurecimento ao longo de uma veia | Flebite (tromboflebite superficial) |
Quando o inchaço nas pernas é preocupante? Sinais de alerta
Essa é a pergunta mais importante. Alguns padrões de inchaço pedem avaliação imediata — não em “algum dia na semana”, mas nas próximas horas.
Vá a um pronto-socorro agora se tiver:
- Inchaço súbito em uma só perna, especialmente com dor, calor e vermelhidão — suspeita de trombose venosa profunda
- Falta de ar associada ao inchaço — pode indicar embolia pulmonar ou insuficiência cardíaca aguda
- Dor intensa no peito junto com inchaço nas pernas
- Inchaço que apareceu em menos de 24 horas sem causa óbvia (queda, contusão, cirurgia recente)
Agende consulta com urgência (dentro de poucos dias) se:
- O inchaço está piorando progressivamente nas últimas semanas
- A pele sobre o inchaço ficou vermelha, quente ou com ferida aberta
- Uma perna está persistentemente mais inchada do que a outra
- O inchaço não melhora mais com o repouso noturno como antes
- Você percebe que calçados que antes serviam já não cabem mais ao final do dia
- Há dor associada ao inchaço — especialmente ao caminhar ou ao repouso
Agende consulta eletiva (consulta programada) se:
- As pernas incham com regularidade ao final do dia, mas melhoram completamente com repouso
- Você tem varizes visíveis e percebeu que o inchaço piorou nos últimos meses
- O inchaço piora no calor ou após longos períodos em pé
- Você está grávida e quer confirmar se o inchaço é normal ou não
Diagnóstico: quais exames são pedidos para inchaço nas pernas?
O diagnóstico do edema começa sempre com a consulta clínica — histórico, queixas, medicamentos em uso e exame físico completo. A partir daí, o médico solicita exames de acordo com a suspeita mais provável.
Ultrassom com Doppler venoso dos membros inferiores
É o exame mais solicitado no contexto vascular. Avalia o sistema venoso superficial e profundo, identifica coágulos (trombose), detecta refluxo venoso (insuficiência venosa) e estima a gravidade da doença. É indolor, não usa radiação e fornece informações muito precisas. Nas três unidades do Dr. Dotta, o Doppler é realizado como parte da investigação de rotina do paciente com inchaço nas pernas.
Exames laboratoriais de triagem
Dependendo do quadro clínico, podem ser solicitados: hemograma, proteínas totais e albumina sérica, creatinina e ureia (função renal), TSH (tireoide), provas de função hepática (TGO, TGP, albumina, bilirrubinas), BNP ou NT-proBNP (marcador cardíaco), D-dímero (quando há suspeita de trombose — com ressalva de que este exame tem muitos falsos positivos).
Outros exames por suspeita específica
Eletrocardiograma e ecocardiograma (suspeita cardíaca), linfocintilografia (suspeita de linfedema), tomografia ou ressonância (avaliação de causas compressivas ou pélvicas em casos selecionados).
Como tratar o inchaço nas pernas?
O tratamento depende completamente da causa identificada. Não existe uma abordagem única. O que funciona para o edema venoso pode não funcionar para o edema cardíaco — e tentar tratar sem diagnóstico pode mascarar problemas sérios. Dito isso, existem medidas gerais que ajudam em quase todos os tipos de edema das pernas.
Tratamento da causa subjacente
É o passo mais importante. Insuficiência venosa trata-se com terapia de compressão, flebectomia ou ablação das varizes. Trombose trata-se com anticoagulantes. Insuficiência cardíaca trata-se com o cardiologista. Hipotireoidismo trata-se com reposição hormonal. Remédio causando edema pode ser ajustado pelo médico responsável.
Compressão elástica (meias e malhas)
A terapia de compressão é a base do tratamento conservador do edema de origem venosa e linfática. As meias de compressão gradiente exercem pressão maior no tornozelo e menor na coxa, favorecendo o retorno venoso e linfático. A pressão correta (15-20 mmHg, 20-30 mmHg, 30-40 mmHg) e o tipo de meia precisam ser prescritos pelo médico — não use meia de compressão por conta própria sem avaliação, pois a pressão errada pode piorar o quadro, especialmente se houver componente arterial associado.
Elevação dos membros inferiores
Deitar e elevar as pernas acima do nível do coração (idealmente 15 a 20 cm acima) por 30 minutos, duas a três vezes ao dia, favorece o retorno venoso por gravidade. É uma medida simples e eficaz para o edema venoso.
Atividade física regular
A musculatura da panturrilha funciona como uma “segunda bomba cardíaca” — ao contrair, ela comprime as veias profundas e empurra o sangue de volta para o coração. Caminhada regular, natação, hidroginástica e ciclismo são especialmente indicados para quem tem inchaço de origem venosa. Ficar parado por longos períodos é justamente o que piora o edema.
Redução do sódio na alimentação
O excesso de sódio favorece a retenção de líquido no organismo. Reduzir o sal e evitar alimentos ultraprocessados (embutidos, enlatados, temperos industrializados) ajuda no controle do edema — especialmente em pacientes com causa cardíaca, renal ou componente alimentar relevante.
Drenagem linfática manual
Indicada principalmente para linfedema e para o edema associado ao lipedema. Realizada por fisioterapeuta especializado em linfologia, a drenagem linfática manual estimula os vasos linfáticos e reduz o acúmulo de líquido nos tecidos. Tem papel complementar no tratamento, não substitui a abordagem da causa.
Diuréticos — com cautela e prescrição médica
Os diuréticos (medicamentos que aumentam a eliminação de água pela urina) são ferramentas úteis em causas específicas de edema — como insuficiência cardíaca e síndrome nefrótica. No edema de causa venosa pura, no entanto, o uso de diuréticos sem indicação adequada pode piorar a insuficiência venosa e causar desidratação. Nunca use diuréticos por conta própria para “desinchar as pernas”.
Inchaço nas pernas na gravidez: quando preocupar?
O inchaço nas pernas durante a gravidez é extremamente comum — especialmente no terceiro trimestre. O útero em crescimento comprime as veias da pelve, dificultando o retorno venoso das pernas. Além disso, os hormônios da gravidez relaxam as paredes das veias e favorecem a retenção de líquido. Tudo isso contribui para aquele inchaço ao final do dia que a maioria das grávidas conhece bem.
Na maioria dos casos, é normal e esperado. Medidas simples ajudam: elevar as pernas ao descansar, evitar longos períodos em pé, usar meias de compressão indicadas para gestantes e se movimentar regularmente.
Mas existem situações que pedem avaliação imediata na gravidez:
- Inchaço súbito e intenso nas duas pernas e no rosto — pode ser pré-eclâmpsia, condição grave que exige avaliação obstétrica urgente
- Inchaço em uma perna só, com dor e vermelhidão — suspeita de trombose venosa profunda, que tem risco aumentado na gravidez
- Falta de ar associada ao inchaço — avaliação imediata
- Pressão arterial elevada com inchaço intenso — sinal de alerta para pré-eclâmpsia
O papel do cirurgião vascular no diagnóstico do inchaço nas pernas
Quando o inchaço nas pernas tem origem venosa ou linfática — que juntos representam a maioria dos casos que chegam ao consultório — o cirurgião vascular e angiologista é o especialista mais indicado para a avaliação.
No atendimento vascular, a investigação inclui: anamnese detalhada com histórico familiar e de saúde, exame físico completo dos membros inferiores, solicitação e interpretação do Doppler venoso, prescrição da compressão adequada e planejamento do tratamento — seja conservador ou cirúrgico.
É também o cirurgião vascular quem detecta, em uma única consulta, se o inchaço é de origem venosa, linfática ou se precisa de encaminhamento para outro especialista (cardiologista, nefrologista, endocrinologista). Essa triagem evita meses de peregrinação entre consultórios.
No meu consultório, uma das frases que mais ouço de pacientes que chegam com inchaço nas pernas é: “Fui para o clínico geral, fui para o cardiologista, fiz exame de sangue e não acharam nada.” Quando fazemos o Doppler, encontramos insuficiência venosa significativa com refluxo bilateral. Era a causa o tempo todo — mas sem o Doppler vascular, não aparece nos exames de sangue nem no eletrocardiograma.
Perguntas Frequentes sobre Inchaço nas Pernas
Por que as pernas incham mais no calor?
No calor, os vasos sanguíneos se dilatam para dissipar o excesso de temperatura corporal — é o mecanismo natural de regulação térmica. Com a dilatação, as paredes dos capilares ficam mais permeáveis e deixam vazar mais líquido para o espaço intersticial. Quem já tem insuficiência venosa sente isso de forma muito mais intensa, pois as veias dilatadas pelo calor têm ainda mais dificuldade de retornar o sangue ao coração. A meia de compressão ajuda a minimizar esse efeito no verão.
O que fazer para desinchar as pernas rapidamente?
Para o alívio imediato do edema venoso: elevar as pernas acima do nível do coração por 20 a 30 minutos, fazer movimentos com os pés em círculo (que ativam a musculatura da panturrilha), usar meia de compressão (se já foi prescrita) e beber água — a hidratação adequada paradoxalmente ajuda a eliminar o excesso de líquido retido. Para alívio definitivo, é preciso tratar a causa.
Inchaço somente em uma perna é mais grave que nas duas?
Não necessariamente mais grave, mas merece atenção diferente. Inchaço assimétrico — especialmente de início súbito — levanta imediatamente a suspeita de trombose venosa profunda, que é uma urgência vascular. Inchaço bilateral crônico é mais frequentemente de causa venosa crônica, cardíaca ou sistêmica. O padrão de lateralidade é uma informação clínica importante que o médico considera no diagnóstico.
Pode tomar remédio para desinchar as pernas sem prescrição?
Não é recomendado. Diuréticos sem indicação adequada podem causar desidratação, alterar eletrólitos (potássio, sódio) e, no caso do edema venoso, piorar o quadro ao longo do tempo. Já os fitoterápicos vendidos para “circulação” têm eficácia muito limitada e não substituem o tratamento da causa. A automedicação atrasa o diagnóstico correto e pode mascarar condições que precisam de tratamento específico.
Qual médico consultar para inchaço nas pernas?
Depende do contexto. Se você também tem falta de ar e cansaço excessivo, comece pelo cardiologista. Se o inchaço é isolado nas pernas, sem outros sintomas sistêmicos, o cirurgião vascular e angiologista é o ponto de entrada mais indicado. O especialista vascular realiza o Doppler, identifica a causa venosa ou linfática — que são as mais frequentes — e encaminha para outros especialistas quando necessário.
Dormir com as pernas elevadas ajuda no inchaço?
Sim, para o edema de causa venosa. Elevar os pés da cama entre 10 e 20 centímetros (colocando um travesseiro firme sob o colchão ou usando apoio regulável) favorece o retorno venoso durante a noite. Muitos pacientes com insuficiência venosa referem melhora significativa nos sintomas apenas com esse ajuste. No edema cardíaco, porém, deitar com o corpo totalmente plano pode piorar a falta de ar — nesses casos, é o cardiologista quem orienta a melhor posição.
Inchaço nas pernas pode virar uma ferida?
Sim — e este é um dos riscos mais sérios da insuficiência venosa crônica não tratada. O edema crônico comprime os capilares da pele, prejudicando a oxigenação do tecido. Com o tempo, a pele fica endurecida, escurecida (dermatite ocre) e extremamente vulnerável. Qualquer trauma pequeno — um arranhão, uma picada de inseto — pode evoluir para uma úlcera venosa de difícil cicatrização. Tratar o edema venoso cedo é, em parte, prevenir essa complicação grave.
🩺 Com ferida que não fecha ou varizes avançadas? Agende avaliação com o Dr. Luís Dotta
Cirurgião vascular e angiologista com mais de 30 anos de experiência em São Paulo. Especialista no tratamento de úlceras venosas, insuficiência venosa crônica, varizes e doenças vasculares. Doppler vascular disponível nas três unidades para avaliação e mapeamento completo do sistema venoso.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
Veja Mais
URGÊNCIA VASCULAR
Trombose nas Pernas: Sintomas, Diagnóstico e Tratamento
Inchaço súbito em uma perna pode ser trombose venosa profunda. Saiba como identificar e por que o diagnóstico rápido é urgente.
SINTOMAS VASCULARES
Dor nas Pernas: Causas, Tipos e Quando Consultar
Dor e inchaço nas pernas frequentemente aparecem juntos. Entenda as causas vasculares e quando buscar avaliação especializada.
DOENÇAS VASCULARES
Flebite: o que é, sintomas, causas e tratamento
A flebite causa endurecimento e inchaço localizado ao longo de uma veia. Saiba quando é urgente e como tratar corretamente.
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | RQE 28296 | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
Publicado em Abril de 2026 · Última revisão: Abril de 2026 · doutorvarizes.com.br