Artéria Carótida: o que é, placa de gordura e risco de AVC
Quando um paciente chega ao consultório com diagnóstico de “ateromatose carotídea” no laudo do Doppler, percebo dois extremos: alguns ficam apavorados com a palavra “placa na carótida”, outros ignoram completamente porque “não estão sentindo nada”. Os dois erram. A placa na carótida é um achado que merece atenção séria e acompanhamento especializado — mas na maioria dos casos tem tratamento eficaz e não representa risco imediato de AVC.
Com mais de trinta anos de cirurgia vascular em São Paulo, avaliei centenas de pacientes com doença carotídea. Este artigo explica o que é a artéria carótida, o que significa ter placa ou estenose, quando o risco de AVC é alto e o que a medicina atual oferece como tratamento.
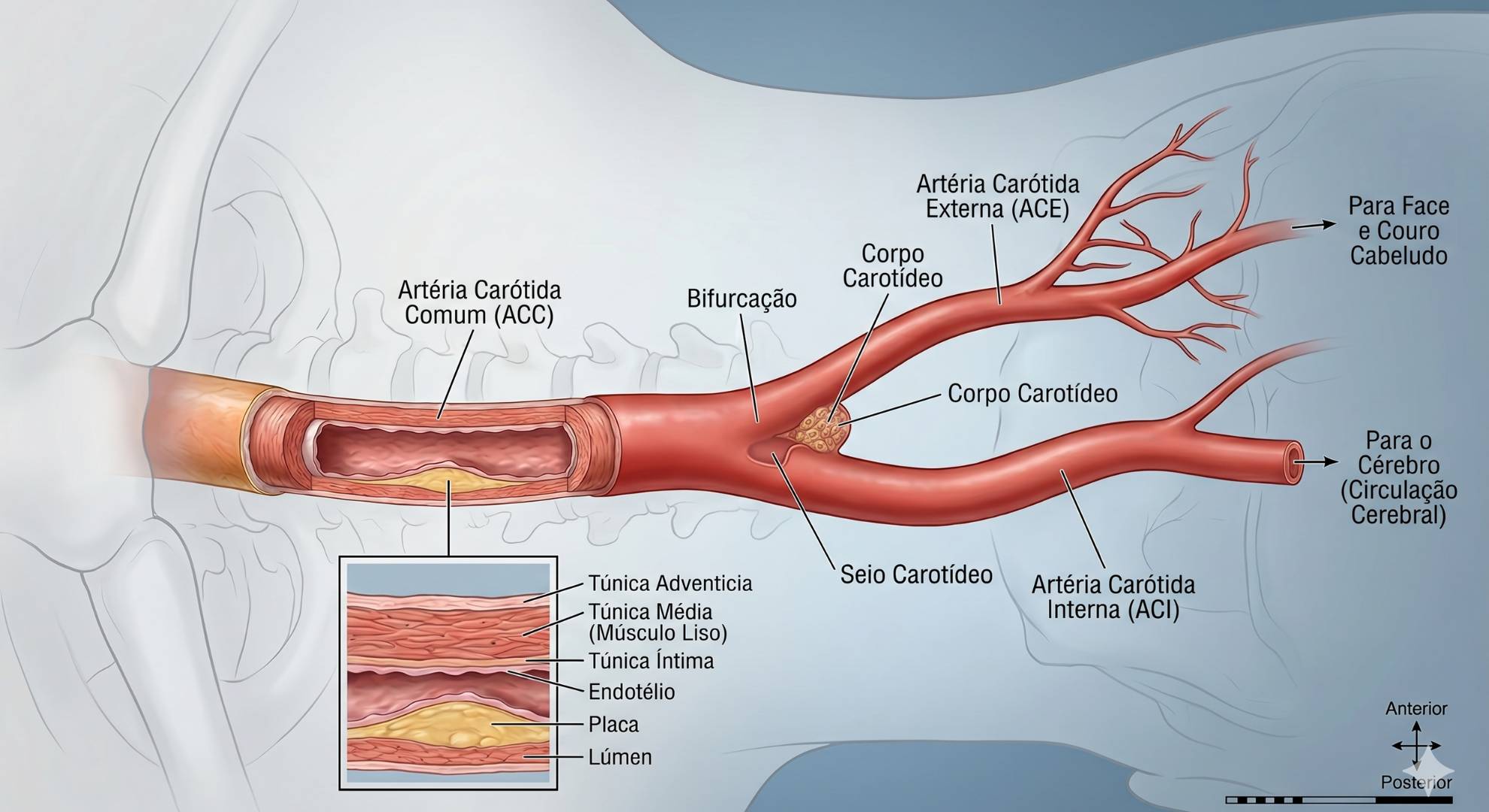
O que é a artéria carótida e onde fica?
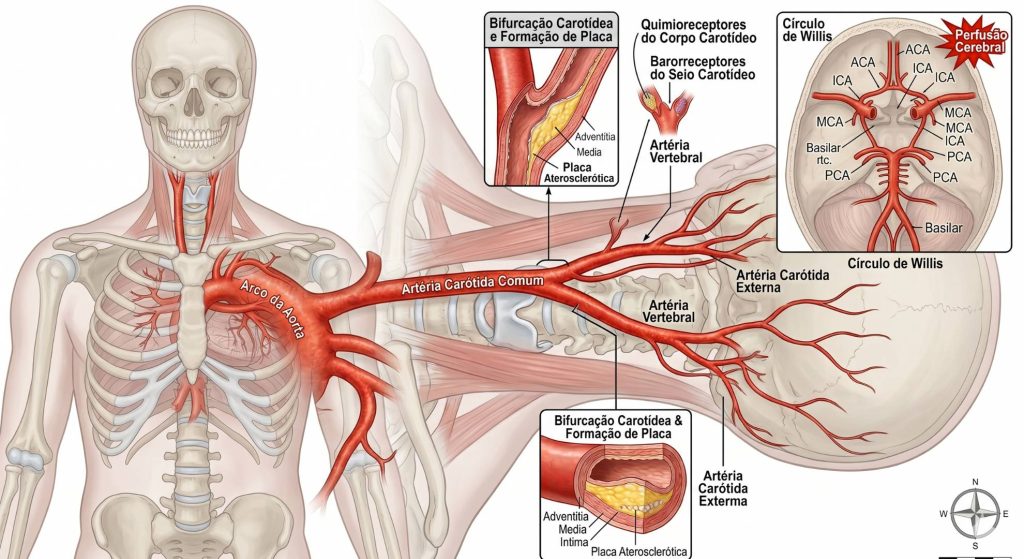
As artérias carótidas são os principais vasos sanguíneos responsáveis por levar sangue oxigenado ao cérebro. Existem duas — direita e esquerda — e sobem pelo pescoço, de cada lado da traqueia, sendo facilmente palpáveis como o “pulso no pescoço”.
Cada carótida comum se divide, na altura do pescoço, em duas artérias:
- Carótida interna: penetra no crânio e irriga o cérebro diretamente — é a artéria de maior importância clínica para o risco de AVC
- Carótida externa: irriga a face, o couro cabeludo e estruturas externas da cabeça e pescoço
O ponto de bifurcação da carótida comum — onde ela se divide em interna e externa — é a região mais vulnerável ao acúmulo de placas de aterosclerose, por causa das forças hemodinâmicas que atuam nesse ponto de turbulência do fluxo sanguíneo. É exatamente essa região que o Doppler de carótidas avalia com mais atenção.
Um detalhe importante: apesar de popular, o termo “veia carótida” está tecnicamente errado. As carótidas são artérias — vasos que levam sangue do coração para os órgãos. As veias jugulares, também no pescoço, fazem o caminho inverso.
O que é placa na carótida (ateromatose carotídea)?
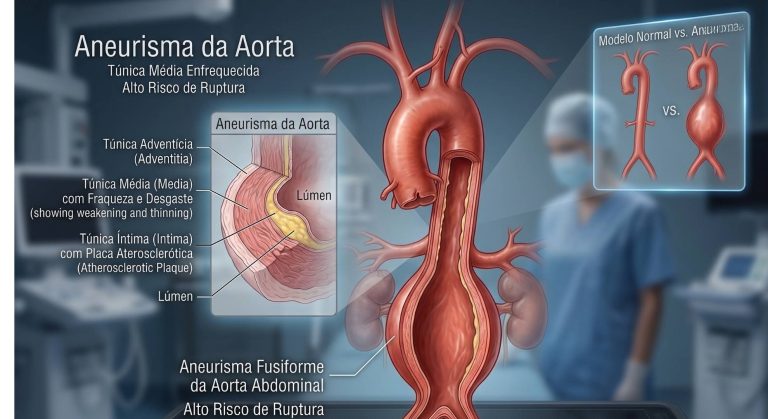
A placa na carótida — tecnicamente chamada de ateroma ou placa aterosclerótica — é um depósito de gordura, cálcio, células inflamatórias e tecido fibroso que se forma na parede interna da artéria. Esse processo é chamado de aterosclerose — a mesma doença que causa infarto do miocárdio quando afeta as coronárias e DAOP quando afeta as artérias das pernas.
A placa se forma lentamente, ao longo de anos ou décadas, e pode causar dois tipos de problema:
- Estenose: a placa cresce e estreita progressivamente a luz da artéria, reduzindo o fluxo de sangue para o cérebro. Quando a estenose é severa (acima de 70% de obstrução), o risco de AVC aumenta significativamente
- Embolia: fragmentos da placa se desprendem e viajam pela corrente sanguínea até artérias menores do cérebro, onde podem causar obstrução — o mecanismo mais comum de AVC isquêmico por doença carotídea
O que é ateromatose carotídea?
Ateromatose carotídea é o termo médico para a presença de ateromas (placas) nas artérias carótidas — geralmente bilateral (em ambos os lados), por isso o nome ateromatose carotídea bilateral aparece frequentemente nos laudos de Doppler.
O laudo pode classificar a ateromatose como:
- Incipiente: placas pequenas, espessamento da parede arterial (IMT — espessura íntima-média aumentada), sem estenose significativa
- Moderada: placas presentes, algum grau de estreitamento, mas abaixo de 50%
- Grave / Estenose significativa: estreitamento acima de 50–70% — essa é a faixa que exige discussão sobre intervenção
Fatores de risco para placa na carótida
Os fatores de risco para aterosclerose carotídea são os mesmos que para doença coronariana e doença arterial periférica — porque é a mesma doença sistêmica afetando diferentes territórios vasculares:
- Hipertensão arterial — o principal fator modificável. A pressão elevada lesiona cronicamente a parede interna das artérias
- Tabagismo — acelera a aterosclerose em todos os territórios vasculares
- Dislipidemia — LDL elevado e HDL baixo favorecem o depósito de gordura na parede arterial
- Diabetes mellitus — a hiperglicemia crônica danifica o endotélio vascular
- Idade acima de 60 anos — a prevalência de ateromatose carotídea aumenta progressivamente com a idade
- Sexo masculino — maior prevalência em homens, embora o risco feminino aumente após a menopausa
- Histórico familiar — predisposição genética para aterosclerose precoce
- Obesidade e sedentarismo — agravantes dos outros fatores de risco
Sintomas de placa na carótida
Esta é uma das características mais traiçoeiras da doença carotídea: na grande maioria dos casos, a placa na carótida não causa nenhum sintoma — até o momento em que provoca um AVC ou um AIT.
A aterosclerose carotídea é uma doença silenciosa. O paciente pode ter uma estenose de 60 a 70% e não sentir absolutamente nada. Por isso o rastreamento com Doppler é tão importante nos grupos de risco — não se espera o sintoma para investigar.
Ataque Isquêmico Transitório (AIT) — o alarme que não pode ser ignorado
O AIT — popularmente chamado de “mini-AVC” — é o sinal de alerta mais importante da doença carotídea. Ocorre quando um fragmento de placa ou coágulo obstrói temporariamente uma artéria cerebral, causando sintomas neurológicos que desaparecem espontaneamente em menos de 24 horas — geralmente em minutos.
Os sintomas do AIT incluem:
- Fraqueza ou dormência súbita em um lado do rosto, braço ou perna
- Dificuldade para falar ou entender o que os outros dizem (afasia transitória)
- Visão turva ou perda de visão em um olho (amaurose fugaz) — muito característico da doença carotídea
- Tontura intensa, desequilíbrio, dificuldade para caminhar
- Confusão mental súbita
O fato de os sintomas passarem espontaneamente não significa que está tudo bem. O AIT é uma emergência neurológica — o risco de AVC definitivo nos próximos 2 dias após um AIT é de 3 a 10%, e nos 90 dias seguintes chega a 10 a 15%. Qualquer episódio de AIT exige avaliação neurológica e vascular imediata — no mesmo dia.
Sinais de AVC — ligue 192 ou vá ao pronto-socorro agora
Use o acrônimo SAMU para reconhecer o AVC:
- Sorriso torto — um lado da boca caído ao sorrir
- Abraço caído — um braço não consegue ficar levantado
- Mudança na fala — fala arrastada, confusa ou impossível
- Urgência — ligue 192 (SAMU) imediatamente
O AVC isquêmico tem tratamento com trombólise (dissolução do coágulo) eficaz apenas dentro das primeiras 4,5 horas do início dos sintomas. Cada minuto de atraso significa mais neurônios perdidos permanentemente.
Como diagnosticar doença carotídea
O exame padrão-ouro para avaliação inicial da doença carotídea é o eco-Doppler de carótidas e vertebrais — o mesmo Doppler que usamos no consultório de cirurgia vascular. Ele mede a espessura da parede arterial (IMT), identifica a presença e características das placas (calcificadas, hipoecoicas, homogêneas) e quantifica o grau de estenose pelo aumento da velocidade do fluxo na área estreitada.
Quando o Doppler detecta estenose significativa ou quando se planeja intervenção cirúrgica, exames complementares são solicitados:
- Angiotomografia (angioTC) de carótidas: fornece imagem tridimensional das artérias e das placas, com detalhe anatômico para planejamento cirúrgico
- Angiorressonância magnética: alternativa à angioTC sem uso de radiação — especialmente útil para avaliar as artérias intracranianas
- Arteriografia digital: cateterismo com contraste — padrão-ouro diagnóstico, usado seletivamente antes de procedimentos cirúrgicos complexos
Quem deve fazer o Doppler de carótidas?
O rastreamento com Doppler de carótidas é recomendado para pacientes com múltiplos fatores de risco cardiovascular, mesmo sem sintomas. Os grupos prioritários incluem:
- Homens acima de 65 anos com tabagismo ou hipertensão
- Qualquer paciente com histórico de AIT ou AVC prévio
- Pacientes com sopro carotídeo detectado no exame físico
- Pacientes com DAOP ou doença coronariana estabelecida — a aterosclerose é sistêmica
- Diabéticos acima de 55 anos com outros fatores de risco
- Pacientes com dislipidemia grave e histórico familiar de AVC ou doença cardiovascular precoce
Tratamento da doença carotídea
O tratamento depende do grau de estenose, da presença ou ausência de sintomas neurológicos e das condições clínicas gerais do paciente. Existe uma abordagem escalonada.
1. Tratamento clínico e controle de fatores de risco
Para todos os pacientes com ateromatose carotídea — independentemente do grau de estenose — o tratamento clínico é mandatório e contínuo:
- Antiagregante plaquetário (AAS ou clopidogrel) — reduz o risco de eventos embólicos pela estabilização das placas e inibição da formação de coágulos
- Estatinas em doses eficazes — reduzem o LDL, estabilizam as placas e têm efeito anti-inflamatório na parede arterial. O alvo de LDL em pacientes com doença carotídea é abaixo de 70 mg/dL
- Controle rigoroso da pressão arterial — meta abaixo de 130/80 mmHg na maioria dos pacientes
- Cessação do tabagismo — a medida de maior impacto na progressão da aterosclerose
- Controle do diabetes e dislipidemia
- Atividade física regular e dieta anti-inflamatória
2. Endarterectomia carotídea — a cirurgia de referência
A endarterectomia carotídea (CEA) é a cirurgia de remoção da placa aterosclerótica de dentro da artéria carótida. É o tratamento de referência para estenose carotídea sintomática (quando houve AIT ou AVC prévio) acima de 50%, e para estenose assintomática acima de 70% em pacientes selecionados.
O cirurgião faz uma incisão no pescoço, expõe a carótida, clampeia temporariamente a artéria, abre-a e remove a placa com a camada interna doente da parede arterial. A artéria é então fechada — diretamente ou com um remendo (patch) de veia ou material sintético. O procedimento é realizado com anestesia geral ou regional, dura cerca de 1 a 2 horas, e o paciente fica hospitalizado por 1 a 2 dias.
Em mãos experientes, a endarterectomia carotídea reduz o risco de AVC em mais de 50% nos próximos anos em pacientes com indicação correta.
3. Angioplastia com stent carotídeo (CAS)
A angioplastia com colocação de stent na carótida é uma alternativa menos invasiva à cirurgia aberta. Um cateter com balão e stent é introduzido pela artéria femoral (virilha) e avançado até a carótida comprometida. O balão dilata a estenose e o stent mantém a artéria aberta. Utiliza-se um filtro protetor para capturar eventuais fragmentos liberados durante o procedimento.
É preferida em pacientes com alto risco cirúrgico para a endarterectomia — como reestenose após cirurgia prévia, pescoço irradiado, estenose alta inacessível cirurgicamente ou condições clínicas que contraindicam a anestesia.
| Grau de estenose | Sintomático (AIT ou AVC prévio) | Assintomático |
|---|---|---|
| < 50% | Tratamento clínico — sem cirurgia | Tratamento clínico — acompanhamento com Doppler anual |
| 50 a 69% | Discussão individualizada — CEA pode ser indicada | Tratamento clínico intensivo — cirurgia raramente indicada |
| 70 a 99% | Cirurgia indicada (CEA ou stent) — reduz risco de AVC em >50% | CEA indicada em pacientes selecionados com boa expectativa de vida |
| 100% (oclusão) | Cirurgia geralmente não beneficia — tratamento clínico | Tratamento clínico |
Como prevenir placa na carótida e AVC
A prevenção da aterosclerose carotídea é a prevenção da aterosclerose em geral — as mesmas medidas que protegem o coração protegem as carótidas e as artérias das pernas. As evidências são consistentes e as medidas são bem estabelecidas:
- Não fumar — o tabagismo é o principal fator de risco modificável para aterosclerose
- Controlar a pressão arterial — meta abaixo de 130/80 mmHg
- Manter o LDL baixo — especialmente em pacientes com fatores de risco múltiplos
- Controlar o diabetes — hemoglobina glicada abaixo de 7% na maioria dos pacientes
- Exercício físico regular — 150 minutos por semana de atividade aeróbica moderada
- Alimentação adequada — padrão mediterrâneo, com baixo consumo de gorduras saturadas, processados e açúcar
- Manter peso saudável
- Rastreamento periódico com Doppler nos grupos de risco — identificar a placa cedo permite tratar antes do AVC
Perguntas Frequentes sobre Artéria Carótida
Ateromatose carotídea é grave?
Depende do grau e do contexto clínico. Ateromatose incipiente — espessamento da parede sem estenose significativa — é um achado comum em adultos acima de 50 anos com fatores de risco e indica necessidade de controle mais rigoroso desses fatores, mas não representa risco imediato de AVC. Quando a ateromatose progride para estenose significativa (acima de 70%) — especialmente se o paciente já teve AIT ou AVC — o risco é alto e a intervenção cirúrgica ou endovascular pode ser necessária. Todo laudo de ateromatose carotídea deve ser discutido com cirurgião vascular.
Placa na carótida pode desentupir sozinha?
Não no sentido de desaparecer. Com tratamento adequado — estatinas em doses eficazes, controle rigoroso de pressão, cessação do tabagismo — é possível estabilizar a placa (reduzir sua atividade inflamatória e o risco de ruptura) e em alguns casos obter discreta regressão do volume. Mas a placa estabelecida não se dissolve espontaneamente. O objetivo do tratamento clínico é impedir a progressão e estabilizar a doença — não desentupir a artéria. Para estenoses severas, o tratamento é cirúrgico ou endovascular.
O que é ateromatose carotídea bilateral?
Ateromatose carotídea bilateral significa que há placas em ambas as artérias carótidas — direita e esquerda. É um achado frequente, pois a aterosclerose é uma doença sistêmica que afeta os vasos de forma difusa. Bilateral não significa necessariamente pior do que unilateral — o que importa é o grau de estenose em cada lado e a presença ou ausência de sintomas neurológicos. O acompanhamento com Doppler periódico e o controle rigoroso dos fatores de risco são fundamentais nesses casos.
A cirurgia na carótida é perigosa?
A endarterectomia carotídea é uma cirurgia estabelecida, com décadas de evidência científica e excelentes resultados em centros experientes. Os riscos principais são AVC peri-operatório e infarto do miocárdio — que, em pacientes com indicação correta e cirurgião experiente, são inferiores a 3%. Para estenose sintomática severa, o risco da cirurgia é muito menor que o risco de AVC sem tratamento. A avaliação individual é sempre necessária para confirmar se o benefício supera o risco em cada caso.
Qual médico trata doença carotídea?
O cirurgião vascular é o especialista que realiza o Doppler de carótidas, avalia o grau de estenose e indica ou realiza a endarterectomia carotídea ou a angioplastia com stent. O neurologista ou neurocirurgião acompanha as sequelas neurológicas do AVC. Cardiologista e clínico geral participam do controle dos fatores de risco. Para o diagnóstico e decisão de tratamento da doença carotídea, a consulta com cirurgião vascular é o ponto de partida mais indicado.
Doppler de carótida é o mesmo que Doppler das pernas?
Não — são exames distintos que avaliam territórios vasculares diferentes, mas usam a mesma tecnologia de base (ultrassom com Doppler). O Doppler de carótidas avalia as artérias do pescoço que irrigam o cérebro; o Doppler dos membros inferiores avalia as veias e artérias das pernas. Pacientes com doença carotídea frequentemente têm doença arterial periférica associada — a aterosclerose é sistêmica — e podem precisar de ambos os exames. O cirurgião vascular é quem indica quais exames são necessários em cada caso.
Mini-AVC (AIT) tem sequelas?
Por definição, os sintomas do AIT desaparecem completamente em até 24 horas sem deixar sequelas neurológicas permanentes — diferentemente do AVC, que causa dano cerebral definitivo. No entanto, o AIT é um sinal de alarme crítico: indica que um fragmento de placa ou coágulo chegou ao cérebro, e o risco de AVC definitivo nas horas e dias seguintes é elevado. Mesmo sem sequelas aparentes, todo AIT deve ser tratado como emergência e avaliado imediatamente por neurologista e cirurgião vascular.
Existe remédio para desentupir a carótida?
Não existe medicamento que dissolva ou remova a placa aterosclerótica já formada na carótida. O que os medicamentos fazem — especialmente as estatinas e os antiagregantes — é estabilizar a placa (reduzir o risco de ruptura e embolia), diminuir a inflamação e reduzir discretamente o volume da placa em alguns casos. Para estenose severa com indicação de desobstrução, o tratamento é sempre cirúrgico ou endovascular. Não existe solução farmacológica para substituir a intervenção quando ela está indicada.
Ateromatose carotídea incipiente — precisa de cirurgia?
Não. Ateromatose carotídea incipiente — espessamento discreto da parede arterial, placas pequenas sem estenose significativa — não tem indicação cirúrgica. O tratamento é clínico: controle rigoroso dos fatores de risco (pressão, colesterol, tabagismo, diabetes), uso de estatinas e antiagregantes conforme indicação, atividade física e alimentação adequada, com acompanhamento com Doppler anual ou bianual para monitorar a progressão. A cirurgia só é discutida quando a estenose progride para níveis significativos ou surgem sintomas neurológicos.
Onde fica a artéria carótida?
As artérias carótidas ficam no pescoço, uma de cada lado, subindo lateralmente à traqueia. São facilmente sentidas como o “pulso no pescoço” — ao pressionar gentilmente com os dedos na lateral do pescoço, você sente a pulsação da carótida. Cada carótida comum se divide na altura do pescoço (bulbo carotídeo) em carótida interna — que penetra no crânio para irrigar o cérebro — e carótida externa — que irriga a face e o couro cabeludo. É nessa bifurcação que se formam as placas com mais frequência.
Agende sua Consulta com Dr. Luís Dotta
Doppler de carótidas e avaliação vascular completa em 3 unidades em São Paulo. Não espere o AVC para investigar:
🏥 Lapa — Zona Oeste
Rua Espartaco, 335 — Alto da Lapa
🏥 Vila Maria — Zona Norte
Rua Diamantina, 539 — Vila Maria
🏥 Santo Amaro — Zona Sul
Rua Joaquim Guarani, 286 — Jardim das Acácias
Veja Mais
DOENÇA ARTERIAL
Má Circulação nas Pernas: isquemia e DAOP
A mesma aterosclerose que afeta a carótida pode obstruir as artérias das pernas. Saiba reconhecer a claudicação e a isquemia.
EXAME VASCULAR
Doppler Vascular: o que é e para que serve
O Doppler de carótidas avalia placas e estenose nas artérias do pescoço. Saiba como funciona e quando fazer.
URGÊNCIA VASCULAR
Trombose nas Pernas: Sintomas e Diagnóstico
Coágulo na veia ou obstrução arterial? Entenda as diferenças e quando cada situação é uma emergência vascular.
⚖️ Aviso Legal: Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
✍️ Dr. Luís Antonio Dotta | CRM 65772/SP | RQE 28296 | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular | Publicado em: Abril de 2026 | Revisado em: Abril de 2026