Lipedema: o que é, sintomas nas pernas e como tratar
Com mais de trinta anos atendendo pacientes com doenças vasculares em São Paulo, posso dizer com segurança: o lipedema é uma das condições que mais demoram para ser diagnosticadas corretamente. Não é raro uma paciente chegar ao consultório após anos ouvindo que “é só obesidade” ou “é falta de disciplina na alimentação” — quando, na verdade, o que ela tem é uma doença crônica, de base genética, que não responde à dieta nem ao exercício da forma que as pessoas esperam.
Se você sente que suas pernas e coxas crescem de forma desproporcional ao resto do corpo, que a dor é constante mesmo sem esforço, e que nenhuma dieta resolve aquele inchaço — este artigo foi escrito para você.
O que é o lipedema?
O lipedema é uma doença crônica caracterizada pelo acúmulo anormal e simétrico de tecido gorduroso sob a pele, predominantemente nos membros inferiores — quadris, coxas, pernas — e, em alguns casos, nos braços. Ao contrário da gordura comum, esse tecido não responde adequadamente à dieta restritiva nem ao exercício físico intenso.
A palavra vem do grego: lipos (gordura) + oedema (inchaço). E esse nome já resume bem o problema: é gordura que também incha.
O lipedema afeta quase exclusivamente mulheres — estima-se que acometa entre 10% e 17% da população feminina mundial, segundo dados publicados no periódico Phlebology. Ainda assim, permanece amplamente subdiagnosticado, tanto porque confunde com obesidade quanto porque muitos médicos têm pouca familiaridade com a condição.
É importante deixar claro desde já: lipedema não é culpa de quem tem. Não é preguiça, não é falta de cuidado, não é excesso de comida. É uma doença.
Lipedema tem relação com o sistema vascular e linfático?
Sim, e essa é exatamente a razão pela qual o médico vascular é um dos profissionais centrais no diagnóstico e acompanhamento do lipedema.
O tecido gorduroso anormal do lipedema comprime os vasos linfáticos e as pequenas veias da região afetada, prejudicando a drenagem normal de líquidos. Com o tempo, essa compressão pode provocar alterações vasculares secundárias — o que explica o inchaço progressivo, a sensação de peso e, em estágios mais avançados, o risco de desenvolvimento de linfedema secundário (quando os vasos linfáticos ficam definitivamente comprometidos).
O cirurgião vascular e angiologista tem o treinamento específico para avaliar esse componente vascular e linfático, diferenciando o lipedema de outras causas de inchaço nas pernas — como insuficiência venosa, trombose, linfedema primário ou hipotireoidismo.
Lipedema nas pernas: quais são os sintomas?
Os sintomas do lipedema são bastante característicos — e reconhecê-los logo faz toda a diferença para iniciar o tratamento adequado.
Sintomas mais frequentes do lipedema nas pernas e coxas
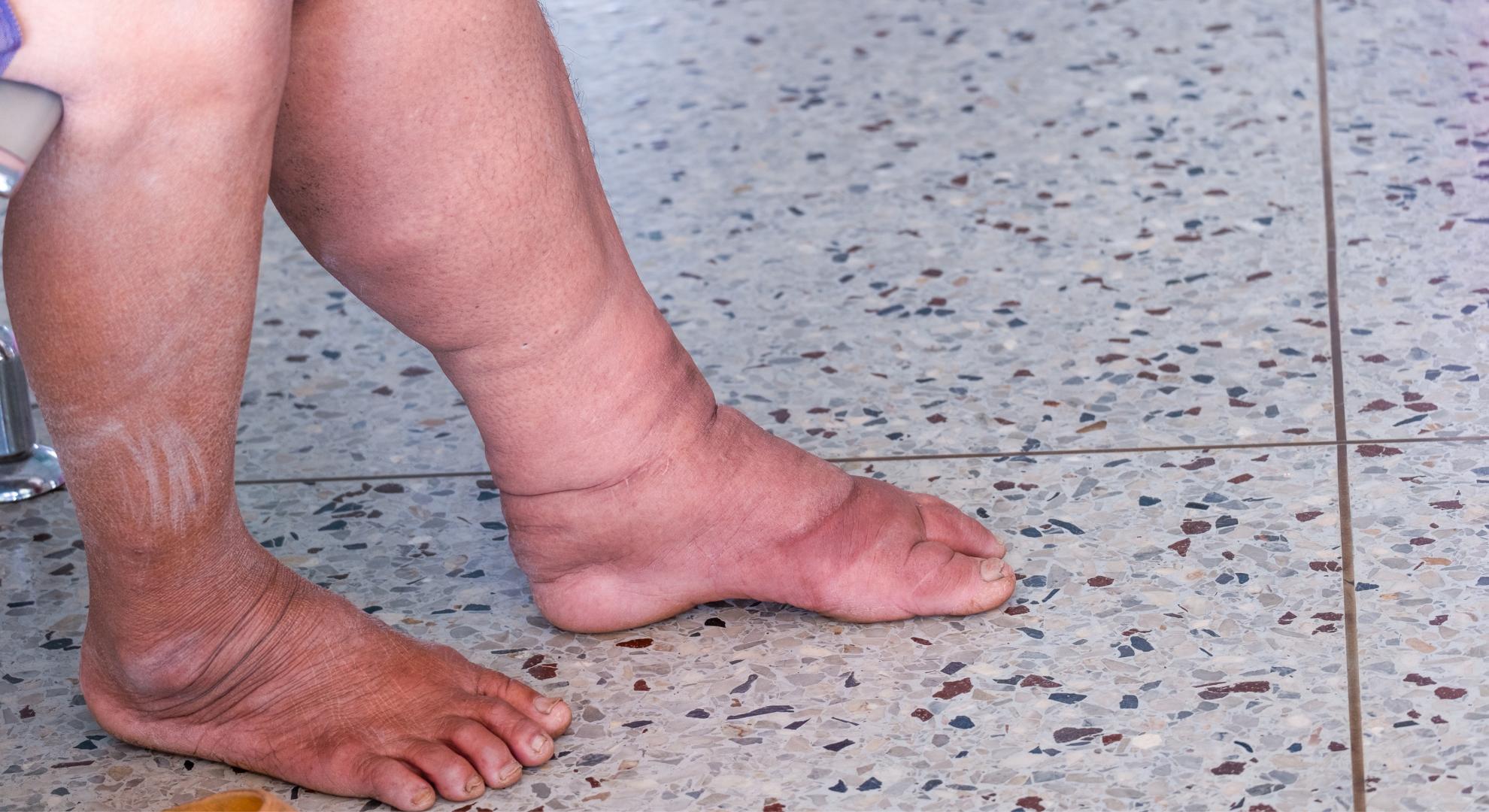
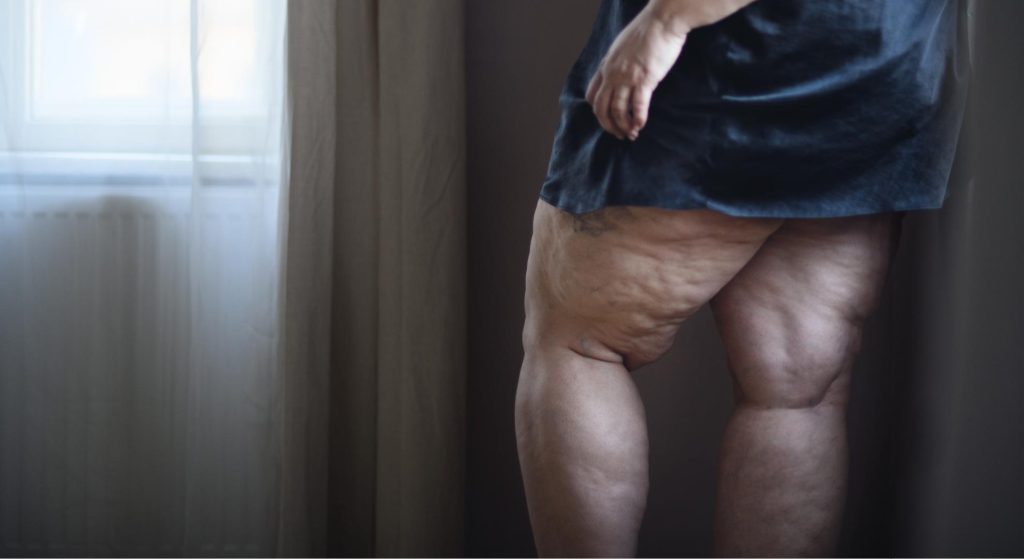
- Gordura desproporcional nas pernas e coxas: o corpo parece “dividido em dois” — parte superior mais fina, parte inferior visivelmente mais volumosa, independentemente do peso corporal total
- Dor ao toque (hipersensibilidade): uma das marcas do lipedema. Pequenas pressões na pele das coxas e pernas causam dor desproporcional, que não acontece em pessoas sem a doença
- Inchaço que piora ao longo do dia: as pernas ficam mais inchadas à tarde e à noite, principalmente após longos períodos em pé ou sentado
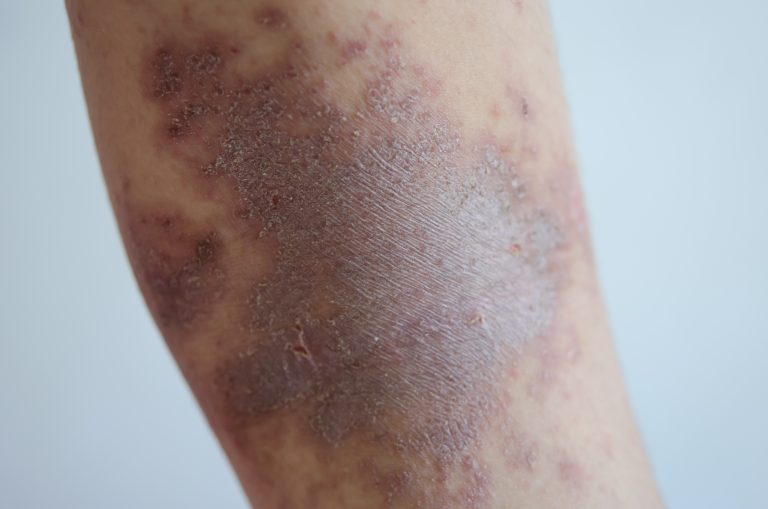
- Facilidade para fazer hematomas: pequenos esbarrões ou pressões leves deixam manchas roxas com facilidade — o que indica fragilidade capilar na região afetada
- Sensação de peso e cansaço nas pernas: mesmo sem atividade física intensa, as pernas pesam, cansam e doem
- Resistência à dieta e ao exercício: perda de peso geral não reduz o volume das pernas na mesma proporção — isso é um sinal clínico muito importante
- Pele com textura irregular (“casca de laranja” interna): ao palpar, a gordura apresenta textura nodular, como pequenos nódulos irregulares sob a pele
- Distribuição simétrica bilateral: os dois lados do corpo são igualmente afetados — o que diferencia do lipoma ou de outros acúmulos localizados
O lipedema dói nas pernas? Com que frequência?
Sim — e essa é uma das queixas mais subestimadas. Muitas pacientes relatam dor constante nas pernas, que piora com o toque, com o calor, após longos períodos em pé e no período pré-menstrual. A intensidade varia: algumas descrevem como uma sensação de “cansaço profundo”, outras como dor latejante ou queimação.
A dor do lipedema tem origem em dois mecanismos principais: a compressão mecânica dos nervos pelo tecido gorduroso expandido, e a inflamação crônica de baixo grau que ocorre no tecido adiposo anormal. Estudos recentes publicados no Journal of Clinical Medicine sugerem que componentes inflamatórios e neurais contribuem significativamente para essa dor crônica.
No consultório, é muito comum a paciente dizer: “Qualquer roupa que eu uso dói, não consigo usar calças justas.” Isso é lipedema até que se prove o contrário.
Lipedema nas coxas — por que as coxas são a principal área afetada?
As coxas são a área afetada na grande maioria dos casos de lipedema — especialmente na face interna (a região que “esfrega” ao caminhar). Isso acontece porque a distribuição hormonal da gordura feminina tende a se concentrar na região glútea e femoral, e o lipedema amplifica esse padrão de forma desproporcional.
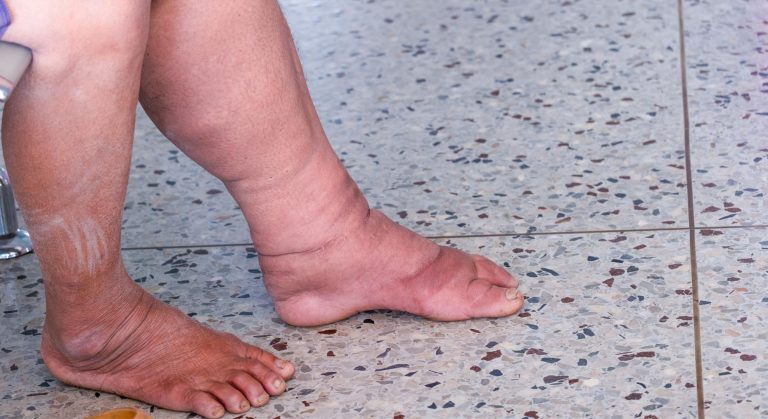
Com a progressão da doença, o acúmulo pode se estender para a parte inferior da perna (abaixo do joelho) e, em casos mais avançados, atingir os tornozelos — formando o que chamamos clinicamente de “cuff” (manguito) de gordura acima do tornozelo. Curiosamente, os pés raramente são afetados, o que cria uma aparência característica de “bota” de gordura que para abruptamente no tornozelo.
Lipedema ou obesidade? Como diferenciar
Essa é a confusão mais comum — e a que mais atrasa o diagnóstico correto. Veja as diferenças fundamentais:
| Característica | Lipedema | Obesidade comum |
|---|---|---|
| Distribuição da gordura | Predominantemente pernas, coxas, quadris — desproporcional ao restante do corpo | Distribuição mais generalizada ou abdominal |
| Resposta à dieta | Pernas não emagrecem proporcionalmente, mesmo com perda de peso geral | Perda de peso reduz gordura de forma mais uniforme |
| Dor ao toque nas pernas | Sim — característica marcante | Geralmente não |
| Hematomas fáceis | Sim — frequentes e às vezes espontâneos | Não é característico |
| Afeta os pés? | Não — gordura “para” no tornozelo | Pode afetar pés em casos de obesidade grave |
| Distribuição simétrica | Sempre bilateral e simétrica | Pode ser assimétrica |
| Início típico | Puberdade, gravidez ou menopausa | Gradual, relacionado ao balanço calórico |
É fundamental destacar que lipedema e obesidade podem coexistir. Uma paciente pode ter ambas as condições simultaneamente — o que torna o diagnóstico ainda mais desafiador e reforça a necessidade de avaliação médica especializada.
Lipedema ou linfedema? Entendendo a diferença
Outra confusão frequente. O linfedema é o acúmulo de linfa (líquido linfático) nos tecidos por falha no sistema linfático — pode acontecer após cirurgias, infecções repetidas como a erisipela, ou de forma primária (congênita). O lipedema, por sua vez, é acúmulo de gordura anormal com componente inflamatório.
O problema é que, nos estágios avançados do lipedema, o sistema linfático começa a ser comprometido pelo peso e pela inflamação crônica do tecido gorduroso — gerando o chamado lipolinfedema, que é a combinação das duas condições. Por isso, o diagnóstico precoce do lipedema é tão importante: ele pode evitar que a condição evolua para comprometer permanentemente o sistema linfático.
Estágios do lipedema: como a doença evolui
O lipedema é classificado em quatro estágios de acordo com as alterações na textura da pele e no volume do tecido afetado. Essa classificação ajuda a orientar o tratamento mais adequado para cada fase.
| Estágio | Características da pele e tecido | O que o paciente sente |
|---|---|---|
| Estágio I | Pele lisa, mas com gordura subcutânea aumentada e nodular ao toque profundo | Inchaço leve ao final do dia, sensação de peso, início da hipersensibilidade |
| Estágio II | Pele com irregularidades visíveis, nódulos maiores palpáveis (“bolinhas” sob a pele) | Dor ao toque mais intensa, hematomas fáceis, inchaço mais evidente |
| Estágio III | Grande volume de gordura com pregas e lobulações de pele. Deformidades visíveis | Dor constante, limitação de mobilidade, dificuldade para caminhar |
| Estágio IV (lipolinfedema) | Comprometimento linfático associado. Pele espessada, fibrótica | Inchaço que não melhora com repouso, risco de infecções recorrentes |
A maioria das pacientes que chegam ao consultório se encontra entre os estágios I e II, quando o tratamento tem melhores resultados. Por isso, não adie a avaliação se você reconhece os sintomas descritos neste artigo.
Causas do lipedema: por que ele acontece?
A causa exata do lipedema ainda não está completamente estabelecida pela literatura médica — e isso é uma das razões pelas quais a condição permanece subdiagnosticada e subestimada. O que sabemos com base nas evidências científicas disponíveis:
Fatores hormonais
O lipedema afeta quase exclusivamente mulheres e tende a se manifestar ou agravar em períodos de oscilação hormonal: puberdade, gravidez, uso de anticoncepcionais hormonais e menopausa. Isso sugere forte influência dos estrogênios — hormônios femininos — no comportamento do tecido adiposo afetado. Homens raramente desenvolvem lipedema, e quando isso ocorre, geralmente está associado a condições que alteram o equilíbrio hormonal.
Predisposição genética
Há forte componente hereditário. Estudos indicam que até 64% das pacientes com lipedema têm histórico familiar da condição — mãe, avó, irmã com o mesmo padrão de acúmulo desproporcional de gordura nas pernas. Se você tem lipedema, vale a pena checar se outras mulheres da sua família têm sintomas semelhantes.
Inflamação crônica e disfunção microvascular
Pesquisas recentes apontam que o tecido adiposo do lipedema apresenta inflamação crônica de baixo grau, com maior densidade de vasos sanguíneos (hipervascularização) e alterações na permeabilidade capilar. Isso contribui para o extravasamento de líquido para o tecido — explicando o componente de inchaço da doença e a sua relação com o sistema vascular.
Como é feito o diagnóstico do lipedema?
Não existe um exame laboratorial ou de imagem específico que “feche” o diagnóstico de lipedema. O diagnóstico é essencialmente clínico — baseado na história da paciente, nos sintomas relatados e no exame físico detalhado.
Na prática do consultório, o diagnóstico se baseia em um conjunto de critérios:
- Distribuição bilateral e simétrica de gordura nos membros inferiores (e/ou superiores)
- Desproporção entre tronco e membros (IMC do tronco menor que o volume das pernas)
- Dor espontânea ou à palpação da região afetada
- Facilidade para hematomas
- Textura nodular do tecido adiposo à palpação
- Início ou agravamento em período hormonal (puberdade, gravidez, menopausa)
- Histórico familiar da condição
- Ausência de resposta proporcional à dieta e ao exercício
Qual exame auxilia o diagnóstico?
Embora o diagnóstico seja clínico, alguns exames complementares podem ser solicitados para avaliar o componente vascular e linfático, afastar outras causas de inchaço nas pernas e planejar o tratamento:
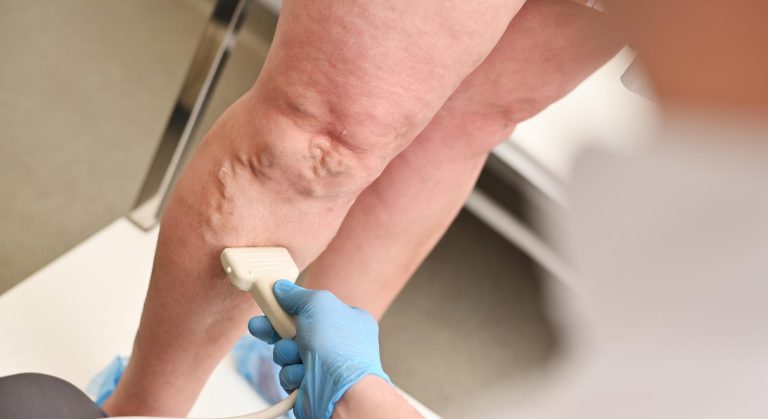
- Ultrassom com Doppler venoso dos membros inferiores: avalia o sistema venoso e descarta insuficiência venosa crônica associada. É o exame mais solicitado no contexto vascular
- Linfocintilografia: avalia o funcionamento do sistema linfático, especialmente quando há suspeita de lipolinfedema (estágio IV)
- Exames laboratoriais: TSH (tireoide), perfil proteico, função renal e hepática — para afastar causas secundárias de edema nas pernas
- Ressonância magnética ou ultrassom das partes moles: em casos selecionados, para avaliar a extensão do tecido adiposo anormal
Lipedema: o que é e como tratar — as opções disponíveis
O lipedema não tem cura definitiva — mas tem tratamento eficaz, que reduz os sintomas, melhora a qualidade de vida e evita a progressão para estágios mais graves. O tratamento é multidisciplinar: envolve médico vascular, fisioterapeuta especializado em linfologia, nutricionista e, em casos selecionados, cirurgião plástico.
1. Terapia de Compressão
É a base do tratamento conservador. O uso de meias e malhas de compressão gradiente reduz o acúmulo de líquido intersticial, alivia a dor, diminui o inchaço e melhora o retorno venoso e linfático. A pressão e o tipo de compressão devem ser prescritos pelo médico — não compre meia de compressão por conta própria, pois a pressão errada pode ser prejudicial.
2. Drenagem Linfática Manual
Realizada por fisioterapeuta especializado em linfologia, a drenagem linfática manual (DLM) é parte integrante do tratamento do lipedema. Ela estimula o transporte de líquido linfático, reduz o edema e alivia a sensação de peso e dor. Para ser eficaz no lipedema, precisa ser realizada com técnica específica — diferente da drenagem estética convencional.
3. Atividade Física Adaptada
Exercícios de baixo impacto são os mais recomendados: caminhada em água (hidroginástica), natação, ciclismo e pilates. Eles melhoram a circulação, reduzem a inflamação, fortalecem a musculatura e contribuem para o controle do peso. Atividades de alto impacto ou que gerem pressão excessiva nas pernas podem agravar a dor e o edema.
4. Alimentação Anti-inflamatória
Embora a dieta não elimine o lipedema, ela tem papel importante no controle da inflamação e no peso corporal geral. Padrões alimentares anti-inflamatórios — como a dieta mediterrânea e a dieta pobre em carboidratos refinados — mostram benefícios consistentes nos estudos disponíveis para redução da dor e do edema. O acompanhamento nutricional especializado é fundamental.
5. Tratamento Cirúrgico: Lipoaspiração Tumescente
Em casos selecionados — especialmente nos estágios II e III, quando o volume é significativo e o tratamento conservador não é mais suficiente para controlar os sintomas — a lipoaspiração tumescente (também chamada de lipoaspiração de lipedema) pode ser indicada.
Diferentemente da lipoaspiração estética convencional, a técnica para lipedema utiliza cânulas finas e anestesia tumescente local (sem anestesia geral), respeitando os vasos linfáticos. O objetivo não é estético, mas terapêutico: reduzir o volume de gordura patológica, aliviar a dor e melhorar a mobilidade.
Vale reforçar: a decisão pela cirurgia é individual, deve ser tomada após avaliação médica criteriosa e não elimina a necessidade de manutenção com compressão e fisioterapia após o procedimento. Cada caso é avaliado de forma personalizada.
6. Acompanhamento com Médico Vascular
O cirurgião vascular e angiologista tem papel central no manejo do lipedema pelos seguintes motivos: avalia o componente venoso e linfático associado, solicita e interpreta o Doppler venoso, prescreve a compressão adequada, monitora a evolução da doença e indica (ou coordena) o tratamento cirúrgico quando necessário.
Uma paciente com lipedema raramente precisa de um único especialista. Mas o médico vascular é frequentemente o ponto de entrada — especialmente quando a queixa principal é dor nas pernas ou inchaço que não melhora.
Lipedema tem cura? O que esperar do tratamento?
Essa é uma das perguntas que mais recebo no consultório — e merece uma resposta honesta.
O lipedema não tem cura definitiva com os tratamentos atualmente disponíveis. No entanto, com o manejo correto e contínuo, é possível:
- Reduzir significativamente a dor crônica nas pernas
- Diminuir o edema e a sensação de peso
- Evitar a progressão para estágios mais avançados
- Prevenir o desenvolvimento de lipolinfedema
- Melhorar a mobilidade e a qualidade de vida
- Em casos cirúrgicos, reduzir o volume e aliviar os sintomas de forma mais duradoura
O diagnóstico precoce — nos estágios I e II — oferece os melhores resultados. Quanto mais cedo iniciado o tratamento, maior a chance de estabilizar a doença e evitar complicações.
Quando consultar um médico vascular para lipedema?
Procure avaliação especializada se você identificar dois ou mais dos seguintes sinais:
- Pernas e coxas visivelmente desproporcionais ao restante do corpo, sem explicação clara pelo peso
- Dor nas pernas ao toque, mesmo em situações simples (sentar com as pernas cruzadas, roupa justa)
- Inchaço nas pernas que piora ao longo do dia mas melhora (parcialmente) ao deitar
- Hematomas fáceis nas coxas ou pernas sem trauma significativo
- Pernas que não emagrecem mesmo com dieta e exercício que reduzem peso em outras regiões
- Sensação constante de peso, cansaço e dor nos membros inferiores
- Histórico familiar de condição similar (mãe, avó, irmã)
Além disso, se você já recebeu diagnóstico de lipedema e ainda não tem acompanhamento com médico vascular, é importante incluir essa avaliação no seu cuidado. O componente vascular e linfático do lipedema precisa de monitoramento específico, especialmente para prevenir o desenvolvimento de trombose venosa profunda e complicações linfáticas.
Perguntas Frequentes sobre Lipedema
Lipedema e celulite são a mesma coisa?
Não. Celulite (ou paniculopatia edemato-fibroesclerótica) é uma alteração estética da pele causada por mudanças no tecido adiposo superficial, afetando a maioria das mulheres em algum grau. Lipedema é uma doença crônica com componente inflamatório, vascular e linfático, que causa dor, inchaço e acúmulo desproporcional de gordura. As duas condições podem coexistir, mas são biologicamente distintas e exigem abordagens diferentes.
Homens podem ter lipedema?
Raramente. O lipedema afeta quase exclusivamente mulheres. Em homens, quando ocorre, geralmente está associado a condições que alteram o equilíbrio hormonal, como hipogonadismo, uso de estrogênios ou doenças hepáticas graves que afetam o metabolismo hormonal.
O lipedema piora com a gravidez?
Pode piorar. A gravidez é um dos períodos de maior oscilação hormonal na vida da mulher, e muitas pacientes relatam agravamento dos sintomas durante ou após a gestação. O volume das pernas pode aumentar, a dor pode se intensificar e o edema tende a ser mais pronunciado. Com acompanhamento médico adequado e adaptação do tratamento (compressão segura para gestantes, fisioterapia), é possível minimizar esse impacto.
Lipedema causa trombose?
Não diretamente. O lipedema por si só não causa trombose venosa profunda. No entanto, a compressão dos vasos venosos pelo tecido gorduroso expandido, associada à redução da mobilidade (comum nos estágios mais avançados), pode aumentar o risco de alterações circulatórias. Pacientes com lipedema que também têm insuficiência venosa ou outros fatores de risco para trombose merecem avaliação mais criteriosa.
Posso fazer massagem em casa para tratar o lipedema?
A automassagem suave (drenagem linfática manual simplificada) pode fazer parte do tratamento domiciliar, desde que aprendida com fisioterapeuta especializado. Massagens vigorosas, rolamentos com cilindro (foam roller) sobre as áreas afetadas ou técnicas não adaptadas ao lipedema podem agravar a dor e o edema — então evite qualquer técnica sem orientação profissional.
A lipoaspiração trata o lipedema definitivamente?
A lipoaspiração tumescente é uma opção de tratamento terapêutico para casos selecionados — não uma cura definitiva. Ela reduz o volume de gordura patológica, alivia a dor e melhora a mobilidade de forma significativa, mas o lipedema pode progredir mesmo após a cirurgia se não houver manutenção com compressão, fisioterapia e estilo de vida adequado. A decisão pela cirurgia depende de avaliação médica individualizada.
Qual médico devo procurar para diagnóstico de lipedema?
O diagnóstico do lipedema pode ser feito por angiologista, cirurgião vascular, dermatologista ou clínico geral com experiência na condição. O médico vascular tem especial relevância porque avalia o componente circulatório associado, solicita o Doppler venoso e prescreve a terapia de compressão correta. Em São Paulo, uma consulta com cirurgião vascular é um bom ponto de partida para a investigação.
🩺 Com ferida que não fecha ou varizes avançadas? Agende avaliação com o Dr. Luís Dotta
Cirurgião vascular e angiologista com mais de 30 anos de experiência em São Paulo. Especialista no tratamento de úlceras venosas, insuficiência venosa crônica, varizes e doenças vasculares. Doppler vascular disponível nas três unidades para avaliação e mapeamento completo do sistema venoso.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
Veja Mais
SINTOMAS VASCULARES
Dor nas Pernas: Causas, Tipos e Quando Consultar
Entenda por que a dor nas pernas pode ser sinal de varizes, trombose ou doença arterial e quando buscar avaliação especializada.
DOENÇAS VASCULARES
Trombose nas Pernas: Sintomas, Diagnóstico e Tratamento
A trombose venosa profunda é uma emergência vascular. Saiba identificar os sinais e por que o diagnóstico rápido salva vidas.
DOENÇAS VASCULARES
Flebite: o que é, sintomas, causas e tratamento
A flebite é a inflamação de uma veia superficial. Entenda como ela se manifesta, quando é urgente e como tratar corretamente.
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | RQE: 28296 | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
Publicado em Abril de 2026 · Última revisão: Abril de 2026 · doutorvarizes.com.br