Úlcera Venosa na Perna: por que a ferida não fecha e o que fazer para cicatrizar
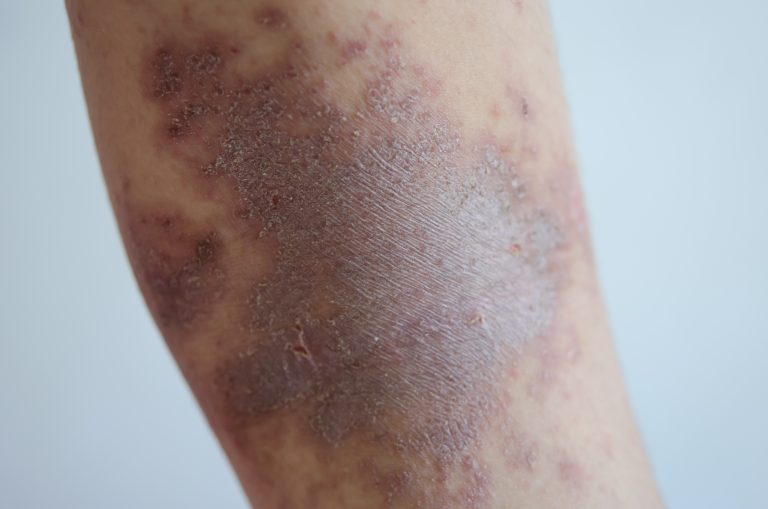
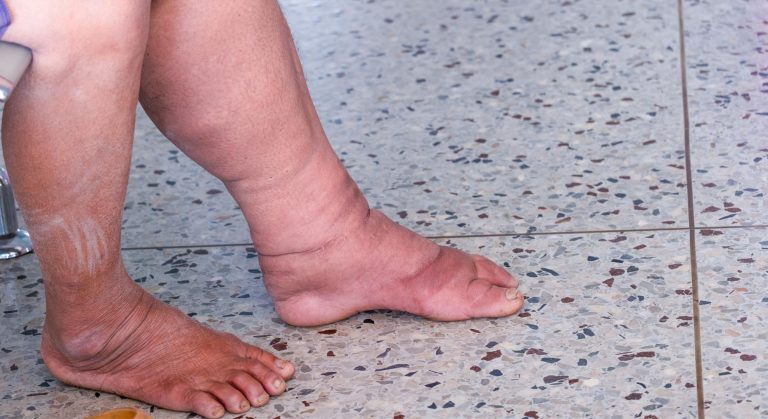
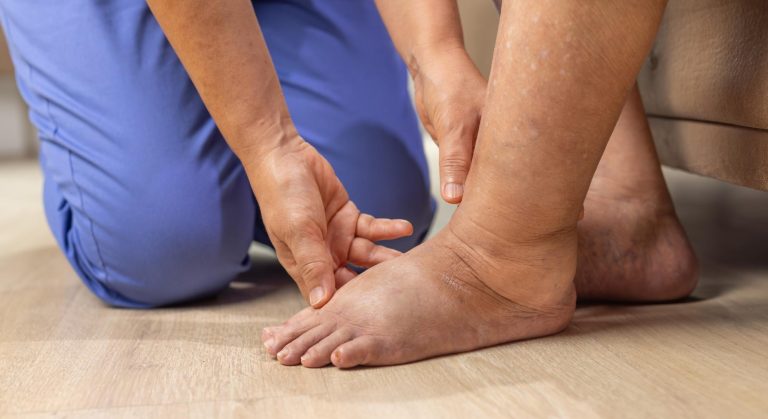
Uma ferida que não fecha. Semanas, meses, às vezes anos — e aquela lesão no tornozelo simplesmente não cicatriza. O paciente troca curativo, usa pomada, toma antibiótico, e a ferida continua igual ou piora. Quando olhamos com atenção a perna toda, encontramos a explicação: veias dilatadas, pele escurecida ao redor do tornozelo, inchaço crônico que nunca resolve completamente. Essa é a úlcera venosa — e ela não vai cicatrizar enquanto o problema venoso subjacente não for tratado.
A úlcera venosa da perna — também chamada de úlcera varicosa ou úlcera de estase — é a manifestação mais grave da insuficiência venosa crônica. Representa o estágio C6 na classificação CEAP das doenças venosas crônicas: a ponta do iceberg de anos de hipertensão venosa não tratada ou insuficientemente controlada. No Brasil, estima-se que 1% da população adulta tenha úlcera venosa ativa, e até 3% já apresentaram algum episódio ao longo da vida — representando enorme carga de sofrimento, limitação funcional e custo de saúde pública.
Em trinta anos como cirurgião vascular, já acompanhei centenas de pacientes com úlceras venosas. Algumas delas carregavam a ferida há anos, fazendo curativos em casas de saúde, sem que ninguém tivesse investigado e tratado a causa venosa. Quando tratamos a insuficiência venosa — com ablação das veias insuficientes — e combinamos com compressão adequada e cuidados corretos com a ferida, a grande maioria das úlceras cicatriza. O problema é chegar a esse diagnóstico e ao tratamento certo.
O que é úlcera venosa — definição e classificação
A úlcera venosa é uma lesão crônica de pele e tecidos subjacentes — solução de continuidade que não cicatriza espontaneamente — causada por hipertensão venosa crônica nos membros inferiores. Diferente de uma ferida comum, que cicatriza progressivamente em dias a semanas, a úlcera venosa persiste porque o ambiente tecidual local está cronicamente comprometido: pressão venosa elevada, edema intersticial persistente, hipóxia tecidual relativa e acúmulo de produtos inflamatórios impedem a progressão normal do processo de cicatrização.
Classificação CEAP — entendendo os estágios da doença venosa
A classificação CEAP (Clínica, Etiológica, Anatômica e Patofisiológica) é o sistema internacional padronizado para estadiar a doença venosa crônica. Compreender essa classificação ajuda a entender como se chega à úlcera venosa:
| Estágio CEAP | Manifestação clínica | O que o paciente nota |
|---|---|---|
| C0 | Sem sinais visíveis de doença venosa | Nada ainda — mas pode haver sintomas como cansaço e peso nas pernas |
| C1 | Telangiectasias e veias reticulares (vasinhos) | Pequenas veias vermelhas ou azuladas visíveis sob a pele |
| C2 | Varizes — veias dilatadas, tortuosas, visíveis | Veias salientes e tortuosas nas pernas |
| C3 | Edema venoso | Inchaço nas pernas, especialmente ao final do dia |
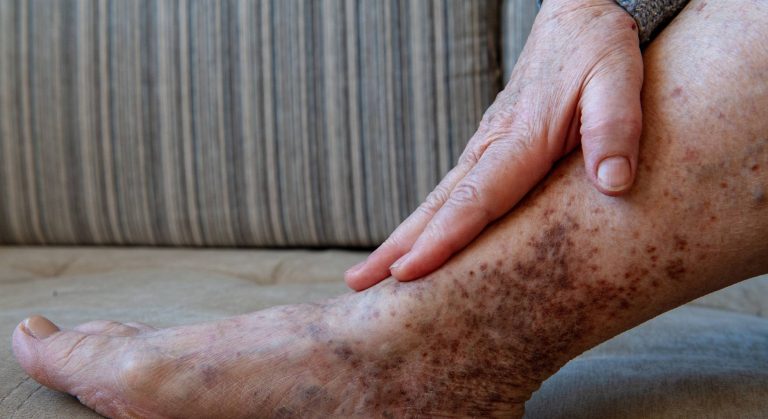
| C4a | Pigmentação ocre e/ou eczema venoso | Pele escurecida ao redor do tornozelo, coceira, vermelhidão |
| C4b | Lipodermatoesclerose e/ou atrofia branca | Pele dura, endurecida ao redor do tornozelo — sinal de dano tecidual avançado |
| C5 | Úlcera venosa cicatrizada | Cicatriz de ferida anterior — pele fina, acastanhada, vulnerável a novos episódios |
| C6 | Úlcera venosa ativa | Ferida aberta que não cicatriza — o estágio mais grave |
A progressão da doença venosa não é inevitável — pode ser interrompida em qualquer estágio com tratamento adequado. Mas quanto mais tarde o tratamento é iniciado, mais difícil é reverter as alterações teciduais já estabelecidas. Uma úlcera venosa ativa (C6) pode cicatrizar, mas a pele ao redor — já comprometida pela lipodermatoesclerose (C4b) — permanece vulnerável a novos episódios se a causa venosa não for definitivamente tratada.
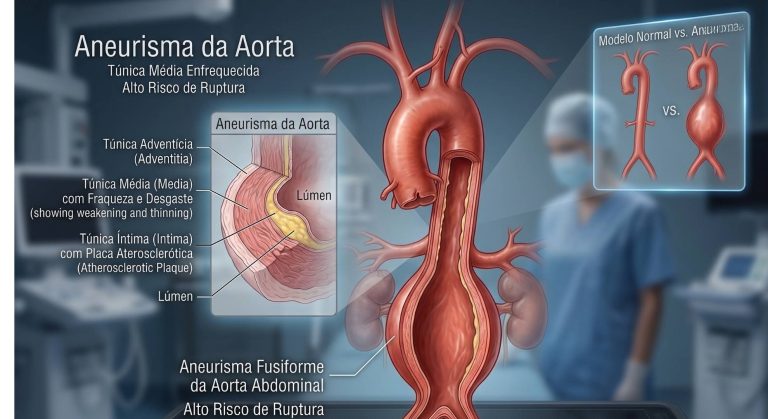
Por que a úlcera venosa se forma — a fisiopatologia em detalhes
Para entender a úlcera venosa, é preciso compreender o que acontece nas pernas de quem tem insuficiência venosa crônica avançada. A cadeia causal é longa, mas cada elo tem importância clínica:
- Insuficiência valvar venosa: as válvulas das veias safenas (sistema superficial) ou das veias profundas tornam-se incompetentes — não fecham adequadamente e permitem que o sangue flua de volta para baixo (refluxo). Nas veias profundas, isso frequentemente ocorre como sequela de uma trombose venosa profunda — a chamada síndrome pós-trombótica
- Hipertensão venosa ambulatorial: normalmente, a pressão nas veias do tornozelo cai significativamente durante a caminhada — a contração muscular da panturrilha empurra o sangue para cima. Com válvulas incompetentes, essa queda de pressão não ocorre — a pressão venosa permanece alta mesmo em movimento
- Hipertensão capilar e extravasamento: a pressão venosa elevada transmite-se retrogradamente para os capilares — que se tornam hipertensos, perdem sua seletividade e extravasam líquido, proteínas e hemácias para o tecido intersticial
- Depósito de hemossiderina e manguitos de fibrina: as hemácias extravasadas liberam hemossiderina (pigmento de ferro) — que se deposita na derme causando a hiperpigmentação ocre característica da insuficiência venosa. A fibrina extravasada forma um manguito ao redor dos capilares, dificultando a difusão de oxigênio para as células dérmicas
- Hipóxia tecidual relativa e inflamação crônica: a combinação de manguitos de fibrina, edema intersticial e ativação leucocitária cria um ambiente de hipóxia relativa e inflamação crônica na derme — tecido mal nutrido, com resposta imune local alterada e capacidade de cicatrização prejudicada
- Ruptura da pele e úlcera: sobre esse tecido já comprometido, qualquer trauma mínimo — um arranhão, uma picada de inseto, uma pressão leve — é suficiente para romper a pele e iniciar uma ferida que, sem suporte tecidual adequado, torna-se crônica
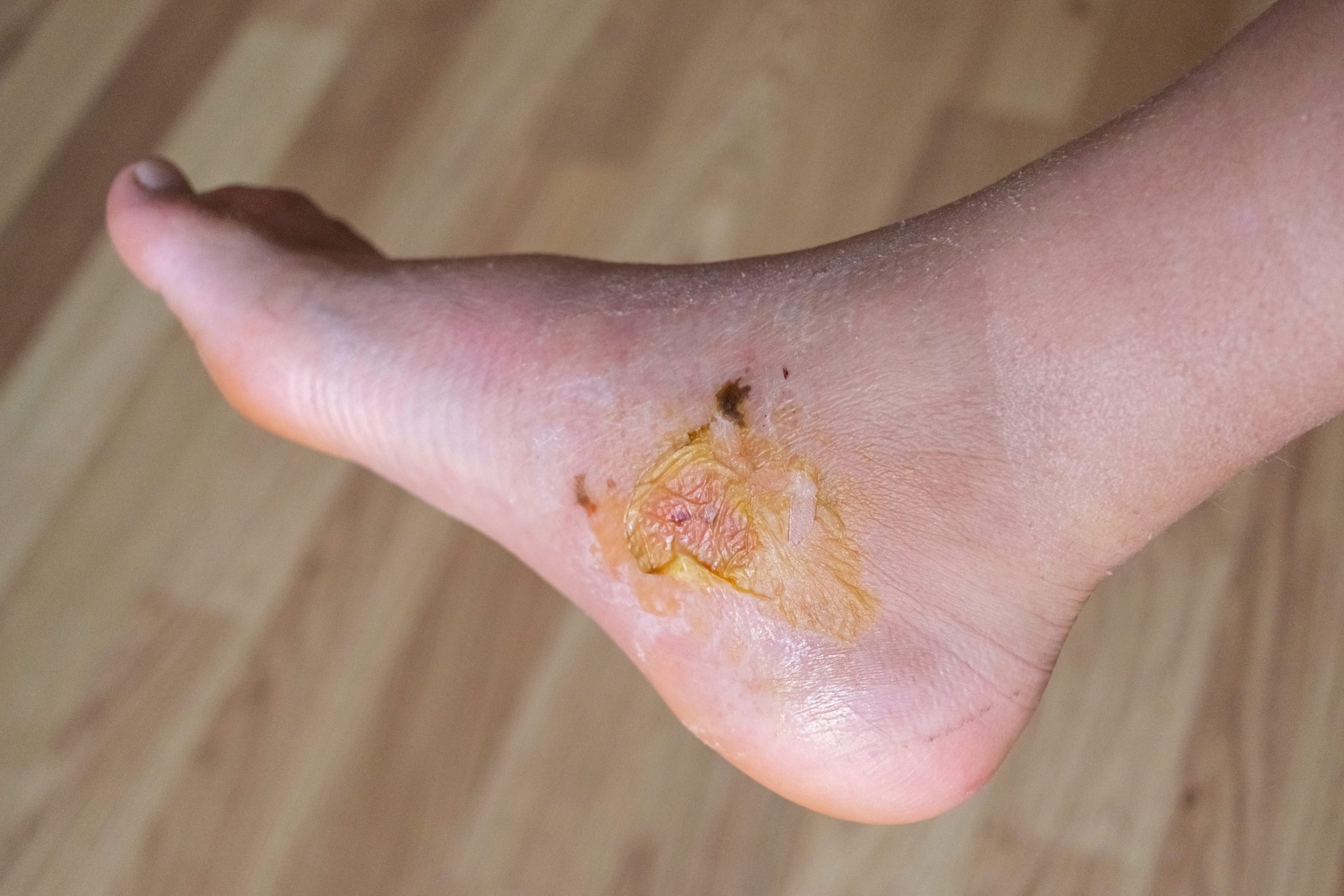
Características da úlcera venosa — como reconhecer
A úlcera venosa tem características clínicas bastante típicas que permitem distingui-la de outros tipos de ferida crônica nas pernas. Conhecer essas características é fundamental — porque o tratamento é completamente diferente dependendo da causa da ferida:
| Característica | Úlcera venosa | Úlcera arterial | Úlcera diabética (neuropática) |
|---|---|---|---|
| Localização típica | Região do tornozelo e terço inferior da perna — especialmente face medial (região do maléolo interno) | Extremidades distais — ponta dos dedos, calcanhares, proeminências ósseas | Planta do pé, áreas de pressão, polpa dos dedos |
| Bordas | Irregulares, eversas (viradas para fora), com halo eritematoso ao redor | Bem definidas, “em sacabocado”, bordas retas e nítidas | Bordas calejadas, hiperqueratósicas ao redor |
| Leito da ferida | Granulação vermelha ou fibrina amarelada — raramente necrótico | Necrótico, escuro, com pouca granulação — isquêmico | Granulação variável — frequentemente com tecido desvitalizado |
| Exsudato | Abundante — ferida muito úmida, exige curativos absorventes | Escasso — ferida seca | Variável |
| Dor | Moderada a intensa — melhora com elevação da perna e compressão | Intensa — piora muito com elevação da perna (isquemia pior) | Leve ou ausente — neuropatia reduz a sensibilidade |
| Pele ao redor | Hiperpigmentação ocre, lipodermatoesclerose, eczema, varicosidades visíveis | Pálida, fria, sem pelos, brilhante — sinais de isquemia | Seca, com calosidades — neuropatia periférica |
| Pulsos periféricos | Normais ou levemente reduzidos | Ausentes ou muito diminuídos | Variáveis — doença arterial pode coexistir |

Diagnóstico da úlcera venosa — além do exame visual
Avaliação clínica completa
O diagnóstico começa com uma história clínica detalhada e exame físico completo da perna afetada e da perna contralateral. Investigo: tempo de existência da úlcera e episódios anteriores, história de varizes, TVP ou cirurgia venosa prévia, comorbidades (diabetes, arteriopatia, artrite reumatoide, vasculites), medicamentos em uso (anticoagulantes, corticosteroides, hidroxiureia), fatores de risco vasculares e história familiar. No exame, avalio as características da ferida, a pele ao redor, os pulsos pedioso e tibial posterior, a temperatura dos pés, a presença de edema e varizes, e sinais de insuficiência arterial.
Índice tornozelo-braço (ITB) — obrigatório antes da compressão
O índice tornozelo-braço (ITB) é um exame simples, não invasivo, realizado com doppler portátil e esfigmomanômetro. Mede a relação entre a pressão sistólica no tornozelo e a pressão sistólica no braço. É absolutamente obrigatório antes de iniciar qualquer terapia compressiva intensa — pois a compressão em perna com doença arterial periférica grave pode agravar a isquemia e resultar em necrose.
| Valor do ITB | Interpretação | Conduta em relação à compressão |
|---|---|---|
| ≥ 0,8 | Normal — sem doença arterial significativa | Compressão total permitida (até 40 mmHg) |
| 0,6 a 0,79 | Doença arterial leve a moderada | Compressão reduzida com supervisão médica (máx. 20–25 mmHg) |
| 0,5 a 0,59 | Doença arterial moderada | Compressão contraindicada sem revascularização prévia |
| < 0,5 | Doença arterial grave — isquemia crítica | Compressão absolutamente contraindicada — tratamento vascular prioritário |
Doppler venoso colorido — mapeamento da insuficiência
O ultrassom com doppler venoso colorido é o exame fundamental para mapear a extensão e a localização da insuficiência venosa — informação essencial para planejar o tratamento definitivo. O doppler identifica: presença e extensão do refluxo nas veias safenas (magna e parva), incompetência das veias perfurantes (que comunicam sistema superficial e profundo), estado das veias profundas (permeabilidade, refluxo, sequelas de TVP prévia), e presença de pontos de fuga que alimentam a insuficiência venosa local. Sem esse mapeamento, o tratamento fica incompleto.
Outros exames conforme suspeita clínica
- Cultura do leito da ferida: indicada quando há sinais de infecção local — exsudato purulento, odor fétido, tecido necrótico em expansão. Orienta a antibioticoterapia adequada
- Biópsia da ferida: indicada em úlceras que não respondem ao tratamento adequado após 3 meses, ou com características atípicas — para descartar malignização (carcinoma espinocelular pode surgir em úlcera crônica — fenômeno de Marjolin), vasculite ou pioderma gangrenoso
- Exames laboratoriais: hemograma, glicemia, hemoglobina glicosilada, albumina sérica (avaliação nutricional — hipoalbuminemia prejudica a cicatrização), coagulograma, função renal
- Radiografia ou ressonância do pé/perna: quando há suspeita de osteomielite subjacente — especialmente em úlceras profundas com exposição óssea ou em diabéticos
Tratamento da úlcera venosa — os quatro pilares
O tratamento da úlcera venosa repousa sobre quatro pilares indissociáveis. Tratar apenas um deles sem os outros é a razão mais comum pela qual as feridas não cicatrizam adequadamente — e o ciclo de sofrimento se repete por anos.
Pilar 1 — Compressão terapêutica
A terapia compressiva é o alicerce de todo o tratamento da úlcera venosa. Sem compressão adequada, nenhum curativo — por mais sofisticado que seja — conseguirá criar um ambiente favorável à cicatrização, porque a causa — a hipertensão venosa — continua presente. A compressão reduz o edema, diminui a pressão venosa nos capilares dérmicos, melhora o fluxo de oxigênio para os tecidos e acelera dramaticamente a cicatrização.
| Tipo de compressão | Indicação principal | Característica |
|---|---|---|
| Bota de Unna (pasta de óxido de zinco) | Úlcera ativa com edema moderado — paciente deambulante | Bota inelástica que exerce pressão apenas durante a caminhada (compressão ativa). Trocada a cada 1–2 semanas conforme exsudato |
| Bandagem multicamadas (4 camadas) | Padrão-ouro para úlcera venosa ativa — maior evidência científica de cicatrização | Combina camadas de algodão, crepom, bandagem elástica e coesiva. Pressão sustentada de 35–40 mmHg no tornozelo |
| Meia de compressão médica (20–40 mmHg) | Manutenção após cicatrização — prevenção de recidiva | Uso diário permanente. Essencial para controle da hipertensão venosa a longo prazo |
| Dispositivo de compressão pneumática intermitente | Úlcera refratária com linfedema associado | Bomba que insufla câmaras ao redor da perna, promovendo drenagem progressiva do edema |
Pilar 2 — Cuidados com a ferida e curativos
O objetivo do curativo é manter o leito da ferida em ambiente úmido controlado — que favorece a migração celular e a cicatrização — ao mesmo tempo em que controla o exsudato, remove tecido inviável e previne infecção. A escolha do curativo depende das características da ferida em cada momento:
| Tipo de curativo | Indicação | Como age |
|---|---|---|
| Alginato de cálcio | Ferida muito exsudativa, com sangramento leve | Absorve grandes volumes de exsudato; forma gel que mantém umidade; hemostático natural |
| Espuma de poliuretano (foam) | Exsudato moderado a intenso — ferida com granulação | Alta capacidade de absorção; mantém ambiente úmido sem maceração das bordas |
| Hidrogel (gel amorfo ou placa) | Ferida seca, com tecido necrótico, necessita desbridamento autolítico | Doa umidade à ferida; amolece e dissolve tecido desvitalizado sem trauma mecânico |
| Prata iônica (alginato ou foam com prata) | Ferida com infecção local ou alto risco de infecção | Ação antimicrobiana ampla; reduz carga bacteriana do leito da ferida |
| Colagenase (desbridante enzimático) | Tecido desvitalizado e fibrina — desbridamento seletivo | Dissolve especificamente colágeno desnaturado sem lesionar tecido saudável |
| Membrana de silicone não aderente | Fase de epitelização — ferida com granulação avançada | Não adere ao tecido neoformado; troca indolor; protege novo epitélio |
O desbridamento — remoção do tecido necrótico e da fibrina do leito da ferida — é frequentemente necessário para “preparar” a ferida para cicatrizar. Pode ser feito de forma autolítica (curativos de hidrogel), enzimática (colagenase) ou mecânico-cirúrgica (remoção com bisturi ou curetas em consultório). O desbridamento cirúrgico é necessário quando há tecido necrótico extenso que não responde aos métodos mais conservadores.
Pilar 3 — Tratamento da insuficiência venosa subjacente
Este é o pilar mais frequentemente negligenciado — e o que faz a diferença entre a úlcera que cicatriza e não volta e a úlcera que cicatriza, recidiva em meses e se torna problema crônico por anos. A úlcera é o sintoma; a insuficiência venosa é a doença. Tratar apenas o sintoma sem tratar a doença é como esvaziar um balde furado sem tampar o furo.
- Ablação térmica a laser endovenoso (EVLA) ou por radiofrequência (RFA): introdução de fibra óptica ou cateter dentro da veia safena incompetente — calor destrói a parede venosa de dentro para fora, ocluindo a veia sem cirurgia aberta. Realizado com anestesia local em regime ambulatorial
- Escleroterapia com espuma guiada por ultrassom: injeção de espuma esclerosante dentro das veias varicosas e perfurantes incompetentes, sob visualização direta pelo doppler. Eficaz para veias de médio calibre e perfurantes insuficientes que alimentam a úlcera
- Cirurgia de varizes (safenectomia + flebectomia): remoção cirúrgica da veia safena e das varizes tributárias — opção nos casos em que ablação endovenosa não é tecnicamente possível ou adequada
- Ligadura de perfurantes incompetentes: veias perfurantes conectam o sistema superficial ao profundo — quando incompetentes, transmitem a hipertensão do sistema profundo diretamente para a úlcera. Podem ser tratadas por escleroterapia guiada por ultrassom ou por ligadura cirúrgica subfascial endoscópica (SEPS)
Estudos randomizados mostram que o tratamento da insuficiência venosa subjacente reduz em 50 a 60% a taxa de recidiva da úlcera em comparação com compressão isolada. O ensaio ESCHAR, publicado no Lancet, demonstrou taxas de recidiva em 4 anos de 12% nos pacientes operados versus 28% nos que receberam apenas compressão. Essa evidência é o embasamento clínico para tratar as veias — não apenas a ferida.
Pilar 4 — Controle das condições associadas
Diversas condições sistêmicas prejudicam a cicatrização da úlcera venosa e precisam ser otimizadas em paralelo:
- Diabetes: controle glicêmico rigoroso — hiperglicemia prejudica a função leucocitária, a angiogênese e a síntese de colágeno. Meta de HbA1c abaixo de 7,5% para pacientes com feridas ativas
- Anemia: hemoglobina baixa reduz o aporte de oxigênio para os tecidos em cicatrização — investigar e tratar a causa
- Desnutrição e hipoalbuminemia: proteínas são essenciais para síntese de colágeno e resposta imune — suporte nutricional adequado, especialmente proteico
- Edema por insuficiência cardíaca ou renal: tratar a causa do edema sistêmico que piora a hipertensão venosa local
- Infecção: antibiótico sistêmico guiado por cultura quando há sinais de infecção estabelecida — não usar antibiótico profilático de rotina em feridas colonizadas sem infecção ativa, pois favorece resistência bacteriana
- Imobilidade: fisioterapia para ativar a bomba muscular da panturrilha — o músculo é o coração venoso das pernas, responsável por até 70% do retorno venoso em repouso
Terapias avançadas para úlceras refratárias
Para úlceras que não respondem ao tratamento padrão após 12 semanas — definidas como refratárias —, existem opções terapêuticas com evidência científica crescente:
- Terapia por pressão negativa (VAC Therapy): dispositivo que aplica pressão negativa controlada sobre o leito da ferida — aspira o exsudato, reduz o edema local, estimula a formação de tecido de granulação e aumenta o fluxo sanguíneo capilar. Especialmente útil em feridas profundas, muito exsudativas ou com grande quantidade de tecido desvitalizado
- Substitutos dérmicos e enxertos cutâneos: para úlceras grandes e limpas com boa granulação que não epitelizam — enxerto de pele autóloga (do próprio paciente) ou uso de substitutos dérmicos acelulares (matrizes de colágeno) podem acelerar o fechamento definitivo
- Plasma rico em plaquetas (PRP): preparação autóloga com alta concentração de fatores de crescimento plaquetários — aplicada topicamente ou injetada nas bordas da ferida — com resultados promissores em estudos iniciais
- Oxigenoterapia hiperbárica: inalação de oxigênio a 100% em câmara pressurizada — aumenta a disponibilidade de oxigênio nos tecidos hipóxicos da ferida. Indicação selecionada em úlceras refratárias com componente isquêmico
Prevenção da recidiva — o problema mais desafiador
A úlcera venosa tem uma das maiores taxas de recidiva entre as feridas crônicas: sem tratamento adequado da insuficiência venosa subjacente, 70 a 80% das úlceras recidivam em 5 anos. Com tratamento correto das veias e uso disciplinado de compressão, essa taxa pode ser reduzida para 15 a 20%. A prevenção é, portanto, parte tão fundamental quanto o tratamento ativo.
| Medida preventiva | Por que funciona | Como implementar |
|---|---|---|
| Tratamento definitivo das varizes (laser, radiofrequência, cirurgia) | Elimina a causa — reduz a hipertensão venosa que destrói progressivamente o tecido ao redor do tornozelo | Planejado após mapeamento com doppler; realizado após cicatrização da úlcera ativa |
| Uso diário permanente de meia de compressão (20–40 mmHg) | Mantém a pressão venosa baixa, reduz o edema e protege a pele comprometida | Calçada pela manhã antes de levantar; retirada ao deitar; substituição a cada 4–6 meses |
| Hidratação e cuidado diário da pele do tornozelo | Pele hidratada e íntegra oferece maior resistência a pequenos traumas que iniciam nova úlcera | Emoliente aplicado diariamente após banho — evitar entre os dedos (risco de micose) |
| Atividade física regular — caminhada e exercícios de tornozelo | Ativa a bomba muscular da panturrilha — o principal mecanismo de retorno venoso | Caminhada diária de 30–45 minutos; exercícios de flexão plantar sentado quando não puder caminhar |
| Tratamento imediato de qualquer lesão na pele | Uma ferida pequena tratada rapidamente não evolui para úlcera. A úlcera começa sempre pequena | Curativo e antisséptico imediato; buscar avaliação médica se não cicatrizar em 7 dias |
| Controle de peso, diabetes e edema sistêmico | Reduz a hipertensão venosa crônica e melhora o ambiente tecidual local | Acompanhamento médico regular das comorbidades associadas |
Perguntas frequentes sobre úlcera venosa
Por que minha ferida não cicatriza mesmo com curativo correto?
A razão mais comum para uma ferida não cicatrizar apesar de curativos adequados é a persistência da causa subjacente: a hipertensão venosa continua presente, continua destruindo o tecido na mesma velocidade em que o curativo tenta repará-lo. É como tentar enxugar o chão com a torneira aberta. Para a úlcera venosa cicatrizar e permanecer cicatrizada, é imprescindível combinar curativo com compressão eficaz e, idealmente, tratamento da insuficiência venosa subjacente. Outros fatores que impedem a cicatrização: infecção ativa do leito da ferida, desnutrição, diabetes descontrolado, anemia, doença arterial associada não diagnosticada, ou medicamentos que prejudicam a cicatrização (corticosteroides, imunossupressores, hidroxiureia).
Úlcera venosa pode virar câncer?
Embora raro, existe um fenômeno chamado úlcera de Marjolin ou transformação maligna de úlcera crônica: depois de muitos anos de inflamação crônica, pode ocorrer transformação neoplásica das células epidérmicas ao redor da úlcera, gerando um carcinoma espinocelular. Esse risco está classicamente associado a úlceras muito antigas — décadas de evolução sem fechamento. Para úlceras venosas típicas, esse risco existe, mas é baixo. O sinal de alerta é uma úlcera que muda seu aspecto — bordas que se elevam, tornam-se irregulares, vegetantes ou queratósicas, com sangramento fácil ao toque. Qualquer suspeita indica biópsia imediata.
Posso fazer caminhada com úlcera na perna?
Sim — e a caminhada é, na verdade, recomendada. A contração rítmica dos músculos da panturrilha durante a caminhada ativa a bomba muscular venosa, reduz a pressão venosa nos capilares dérmicos e melhora o aporte de oxigênio para a ferida. Estudos mostram que pacientes com úlcera venosa que se mantêm ativos têm taxas de cicatrização melhores do que aqueles em repouso prolongado. A caminhada deve ser feita com o curativo e a compressão adequados, com calçado confortável. Exercícios de alta intensidade ou que causem trauma na área devem ser evitados durante a fase ativa.
Por quanto tempo preciso usar meia de compressão?
Para pacientes com insuficiência venosa crônica e histórico de úlcera venosa, o uso da meia de compressão é, na prática, permanente — enquanto a insuficiência venosa persistir. Mesmo após a cicatrização completa da úlcera e o tratamento das varizes, a pele ao redor do tornozelo — já comprometida pela lipodermatoesclerose — permanece vulnerável. A interrupção do uso da meia é um dos principais fatores de recidiva. Existem meias de conforto mais leves para dias quentes. O investimento em meias de qualidade e o hábito de usá-las diariamente são, junto com o tratamento das veias, a medida preventiva mais eficaz disponível.
Qual médico trata úlcera venosa?
O cirurgião vascular é o especialista mais indicado para o tratamento da úlcera venosa — pois é o médico capacitado para realizar o doppler venoso de mapeamento, planejar e executar o tratamento da insuficiência venosa subjacente (laser, radiofrequência, escleroterapia ou cirurgia) e coordenar o cuidado com a ferida. Enfermeiros especializados em curativos (estomaterapeutas) são parceiros essenciais para o manejo do leito da ferida. Em casos complexos, pode ser necessária equipe multidisciplinar incluindo endocrinologista (diabetes), dermatologista e fisioterapeuta (linfoterapia, exercícios de bomba muscular).
Úlcera venosa e flebite têm relação?
Sim — e é uma relação que observo com frequência no consultório. A flebite (tromboflebite superficial) é mais comum em pacientes com varizes e insuficiência venosa crônica avançada — exatamente o mesmo grupo de risco para a úlcera venosa. Episódios repetidos de flebite agravam progressivamente o dano à parede venosa e às válvulas, acelerando a progressão da insuficiência venosa para os estágios mais graves (C4–C6). Além disso, a trombose venosa profunda — quando deixa sequelas valvulares (síndrome pós-trombótica) — é uma das principais causas de úlcera venosa de origem profunda, de tratamento mais desafiador que as de origem superficial.
🩺 Com ferida que não fecha ou varizes avançadas? Agende avaliação com o Dr. Luís Dotta
Cirurgião vascular e angiologista com mais de 30 anos de experiência em São Paulo. Especialista no tratamento de úlceras venosas, insuficiência venosa crônica, varizes e doenças vasculares. Doppler vascular disponível nas três unidades para avaliação e mapeamento completo do sistema venoso.
- 📍 Lapa (Zona Oeste): Rua Espartaco, 335 — (11) 98903-0092
- 📍 Vila Maria (Zona Norte): Rua Diamantina, 539 — (11) 91707-3350
- 📍 Santo Amaro (Zona Sul): Rua Joaquim Guarani, 286 — (11) 94253-2828
Veja Mais
Aprofunde seu conhecimento sobre saúde vascular com outros artigos do Dr. Luís Dotta
Trombose nas Pernas: sintomas, diagnóstico e tratamento
A trombose venosa profunda pode deixar sequelas que causam úlcera venosa anos depois. Saiba identificar os sinais e como tratar.
Flebite: o que é, sintomas, causas, tratamento e riscos
Flebite recorrente em varizes acelera a progressão da insuficiência venosa e aumenta o risco de úlcera. Entenda a relação e como tratar.
Dor nas Pernas: causas, tipos e quando consultar
A dor nas pernas por insuficiência venosa crônica não tratada pode evoluir para úlcera venosa. Entenda os estágios e quando buscar ajuda.
⚖️ Este conteúdo tem caráter exclusivamente informativo e educacional e não substitui, em hipótese alguma, a consulta médica presencial, o diagnóstico ou o tratamento profissional. Cada paciente é único e os resultados de tratamentos podem variar significativamente de acordo com a condição clínica, resposta individual ao tratamento e adesão às orientações médicas. Consulte sempre um médico para avaliação individualizada da sua condição de saúde.
Dr. Luís Antonio Dotta | CRM 65772/SP | Especialista em Angiologia, Cirurgia Vascular e Cirurgia Cardiovascular
Publicado em março de 2026 · Última revisão: março de 2026 · doutorvarizes.com.br